Где находится матка у женщины. Где находится пленка матки
строение, анатомия, фото. Анатомия матки, маточных труб и придатков
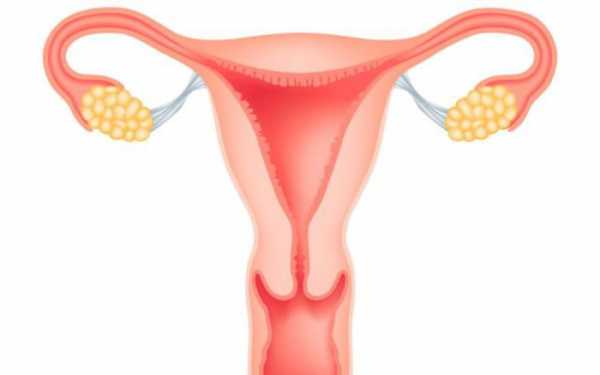
Матка – репродуктивный непарный внутренний орган женской особи. Его составляют сплетения гладкомышечных волокон. Располагается матка в средней части малого таза. Она очень подвижна, поэтому относительно других органов может находиться в разных положениях. В совокупности с яичниками она составляет репродуктивную систему женского организма.
Общее строение матки
Этот внутренний мышечный орган половой системы имеет грушевидную форму, которая уплощена спереди и сзади. В верхней части матка по бокам имеет ответвления – фаллопиевы трубы, которые переходят в яичники. Позади расположена прямая кишка, а спереди мочевой пузырь.
Анатомия матки следующая. Мышечный орган состоит из нескольких частей:
- Дна – это верхняя часть, имеющая выпуклую форму и располагающаяся выше линии отхождения маточных труб.
- Тела, в которое плавно переходит дно. Имеет конусообразный вид. Книзу сужается и образует перешеек. Это полость, ведущая к шейке матки.
- Шейки – состоит из перешейка, цервикального канала и влагалищной части.
Размеры и масса матки индивидуальны. Средние значения ее веса у девушек и нерожавших женщин достигают 40–50 г.
Анатомия шейки матки, являющейся барьером между внутренней полостью и внешней средой, устроена так, что она выступает в переднюю часть свода влагалища. При этом ее задний свод остается глубоким, а передний – наоборот.
Где находится матка?
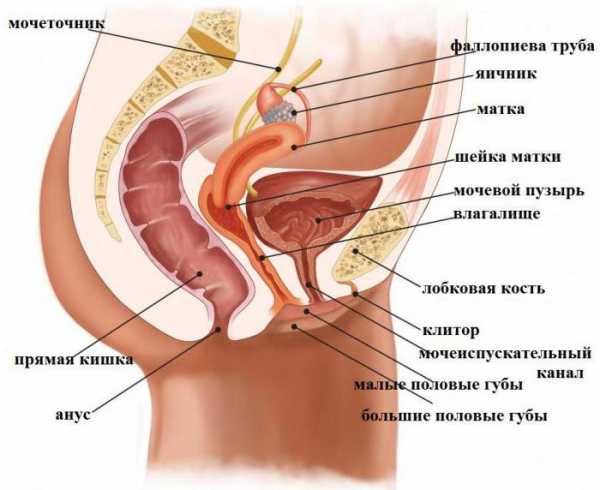
Орган располагается в малом тазу между прямой кишкой и мочевым пузырем. Матка является очень подвижным органом, имеющим, кроме того, индивидуальные особенности и патологии формы. На ее расположение значительно влияет состояние и размеры соседних органов. Нормальная анатомия матки в характеристике занимаемого в малом тазу места такова, что продольная ее ось должна быть ориентирована вдоль оси таза. Ее дно наклонено вперед. При наполнении мочевого пузыря оно отходит немного назад, при опорожнении – возвращается в исходное положение.
Брюшина покрывает большую часть матки, кроме нижней части шейки, образуя глубокий карман. Он простирается от дна, переходит на переднюю часть и достигает шейки. Задняя часть доходит до стенки влагалища и затем переходит на переднюю стенку прямой кишки. Это место называют дугласовым пространством (углублением).
Анатомия матки: фото и строение стенки
Орган трехслойный. Его составляют: периметрий, миометрий и эндометрий. Поверхность стенки матки покрывает серозная оболочка брюшины – начальный слой. На следующем – среднем уровне – ткани утолщаются и имеют более сложное строение. Сплетения волокон гладких мышц и эластичных соединительных структур образуют пучки, которые делят миометрий на три внутренних слоя: внутренний и наружный косопродольный, круговой. Последний еще называют средним циркулярным. Такое название он получил в связи со строением. Самое очевидное, что он является срединным слоем миометрия. Термин «циркулярный» оправдывается богатой системой лимфатических и кровеносных сосудов, количество которых значительно увеличивается по мере приближения к шейке матки.
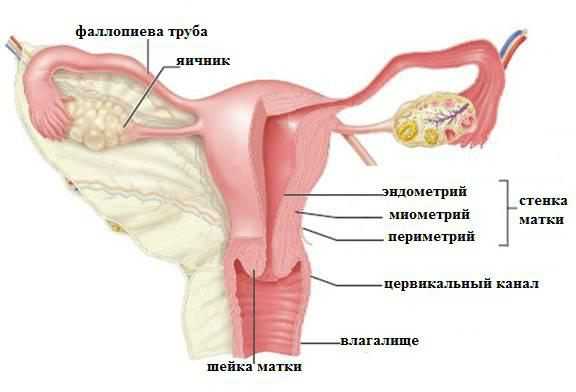
Минуя подслизистую основу, стенка матки после миометрия переходит в эндометрий – слизистую оболочку. Это внутренний слой, достигающий толщины 3 мм. Имеет продольную складку в передней и задней области канала шейки матки, от которой отходят под острым углом вправо и влево маленькие пальмовидные ответвления. Остальная часть эндометрия гладкая. Наличие складок защищает маточную полость от проникновения неблагоприятного для внутреннего органа содержимого влагалища. Эндометрий матки призматический, на его поверхности располагаются маточные трубчатые железы со стекловидной слизью. Щелочная реакция, которую они дают, сохраняет жизнеспособность сперматозоидов. В период овуляция секреция увеличивается и вещества попадают в цервикальный канал.
Связки матки: анатомия, предназначение
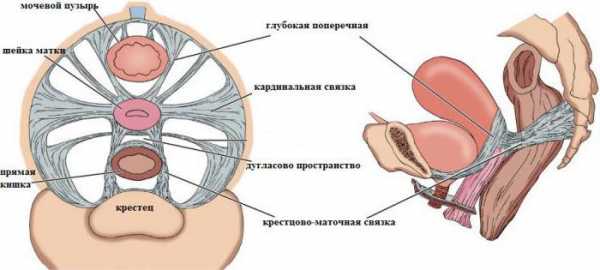
В нормальном состоянии женского организма матку, яичники и другие смежные органы поддерживает связочный аппарат, который образуют гладкомышечные структуры. Функционирование внутренних репродуктивных органов во многом зависит именно от состояния мышц и фасций тазового дна. Связочный аппарат состоит из подвешивающего, фиксирующего и поддерживающего. Совокупность выполняемых свойств каждого из них обеспечивает нормальное физиологическое положение матки среди других органов и необходимую подвижность.
Аппарат | Выполняемые функции | Связки, образующие аппарат |
Подвешивающий | Соединяет матку со стенками таза | Парные широкие маточные |
Поддерживающие связки яичника | ||
Собственные связки яичника | ||
Круглые связки матки | ||
Фиксирующий | Фиксирует положение органа, во время беременности растягивается, обеспечивая необходимую подвижность | Главная связка матки |
Пузырно-маточные связки | ||
Крестцово-маточные связки | ||
Поддерживающий | Образует тазовое дно, являющееся опорой для внутренних органов мочеполовой системы | Мышцы и фасции промежности (наружного, среднего, внутреннего слоя) |
Анатомия матки и придатков, а также других органов половой системы женщины состоит из развитой мышечной ткани и фасций, которые играют значительную роль в нормальном функционировании всей репродуктивной системы.
Характеристика подвешивающего аппарата
Подвешивающий аппарат составляют парные связки матки, благодаря которым она «прикрепляется» на определенном расстоянии к стенкам малого таза. Широкая маточная связка представляет собой складку брюшины поперечного типа. Она покрывает тело матки и фаллопиевы трубы с обеих сторон. Для последней структура связки является составной частью серозного покрова и брыжейки. У боковых стенок таза она переходит в париетальную брюшину. Поддерживающая связка отходит от каждого яичника, имеет широкую форму. Характеризуется прочностью. Внутри нее проходит маточная артерия.
Собственные связки каждого из яичников берут начало у маточного дна с задней стороны ниже ответвления фаллопиевых труб и доходят до яичников. Внутри них проходят маточные артерии и вены, поэтому структуры достаточно плотные и прочные.
Одна из самых длинных подвешивающих элементов – круглая связка матки. Анатомия ее следующая: связка имеет вид шнура протяженностью до 12 см. Она берет начало в одном из углов матки и проходит под передним листом широкой связки к внутреннему отверстию паха. После чего связки разветвляются на многочисленные структуры в клетчатке лобка и больших половых губ, образуя веретено. Именно благодаря круглым связкам матки она имеет физиологический наклон кпереди.
Строение и расположение фиксирующих связок
Анатомия матки должна была предполагать ее природное предназначение – вынашивание и рождение потомства. Этот процесс неминуемо сопровождается активным сокращением, ростом и движением детородного органа. В связи с чем необходимо не только зафиксировать правильное положение матки в брюшной полости, но и обеспечить ей необходимую подвижность. Как раз для таких целей возникли фиксирующие структуры.
Главная связка матки состоит из сплетений волокон гладких мышц и соединительной ткани, радиально расположенных друг ко другу. Сплетение окружает шейку матки в области внутреннего зева. Связка постепенно переходит в тазовую фасцию, фиксируя тем самым орган к положению тазового дна. Пузырно-маточные и лобковые связочные структуры начинаются внизу передней части матки и прикрепляются к мочевому пузырю и лобку соответственно.
Крестцово-маточная связка образуется за счет фиброзных волокон и гладких мышц. Она отходит от задней части шейки, по бокам обволакивает прямую кишку и соединяется с фасцией таза на крестце. В положении стоя они имеют вертикальное направление и поддерживают шейку матки.
Поддерживающий аппарат: мышцы и фасции
Анатомия матки подразумевает понятие «тазовое дно». Это совокупность мышц и фасций промежности, которые его составляют и выполняют поддерживающую внутренние половые органы женщины функцию. Тазовое дно состоит из наружного, среднего и внутреннего слоя. Состав и характеристика входящих в каждый из них элементов приведены в таблице:
Слой | Мышцы | Характеристика |
Наружный | Седалищно-пещеристая | Парная, располагается от седалищных бугров до клитора |
Луковично-губчатая | Парная, обхватывает вход во влагалище, тем самым позволяя ему сокращаться | |
Наружная | Сжимает «кольцом» анус, окружает весь нижний отдел прямой кишки | |
Поверхностная поперечная | Слабо развитая парная мышца. Исходит от седалищного бугра с внутренней поверхности и прикрепляется к сухожилию промежности, соединяясь с одноименной мышцей, идущей с обратной стороны | |
Средний (мочеполовая диафрагма) | m. sphincter urethrae externum | Сжимает мочеиспускательный канал |
Глубокая поперечная | Парная, расположена между симфизом, лобковой и седалищной костью. | |
Внутренний (тазовая диафрагма) | Лобково-копчиковая | Парные ответвления m. levator ani, которая поднимает задний проход. Хорошо развита. |
Подвздошно-копчиковая | ||
Седалищно-копчиковая |
Нормальная анатомия матки и придатков обеспечивается именно за счет тазового дна, которое является главной опорой внутренних органов мочеполовой системы. Правильное расположение органов – залог их здорового функционирования. Повреждение и значительное ослабление мышц тазового дна грозит опущением и даже выпадением органов.
Анатомия матки, яичников представляет собой репродуктивные органы, соединенные между собой посредством фаллопиевых труб. Яичники – половые железы, расположенные по обе стороны матки. Внутри них в течение менструального цикла созревают яйцеклетки, которые затем по маточным трубам поступают в полость матки.
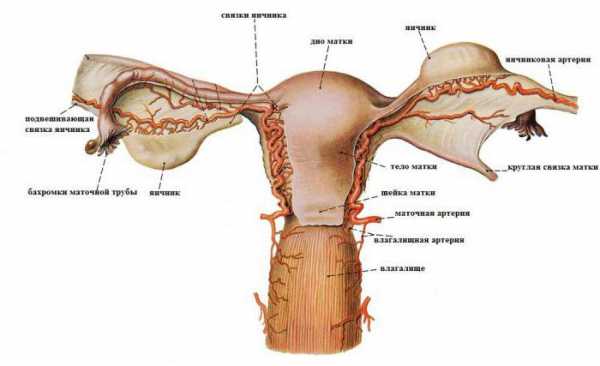
Яичники фиксируются при помощи подвешивающей связки и брыжейки. В отличие от матки, брюшиной они не покрываются. Строение яичника основывается на мозговом и корковом веществе. В последнем находятся зрелые фолликулы. С внутренней стороны к стенке прилегает зернистый слой, в котором залегает яйцеклетка. Она окружена лучистым венцом и прозрачной зоной.
В период овуляции фолликул приближается к наружному слою яичника и лопается. Так освобождается яйцеклетка и попадает с помощью фаллопиевой трубы в полость матки. Лопнувший фолликул заменяет желтое тело, которое в случае отсутствия беременности постепенно исчезает. Если оплодотворение наступает, желтое тело продолжает существовать весь период для выполнения внутрисекреторных функций.
Поверхность яичников покрыта белой оболочкой, образованной соединительной тканью. Каждый яичник окружают придатки, имеющие извитую форму и состоящие из продольных и поперечных притоков. Они считаются рудиментарными образованиями.
Маточные трубы
Парный орган, с помощью которого яйцеклетка из брюшной полости попадает в матку. Фаллопиевы трубы имеют вид протоков овальной формы и проходят в верхней части широкой связки матки. Их длина может составлять до 13 сантиметров, а диаметр – 3 мм. Транспортировка яйцеклетки осуществляется при помощи маточного и брюшного отверстия, название которых соответствует тем полостям, в которые оно выходит.
Фаллопиевы трубы состоят из:
- маточной части – расположена в толще матки;
- перешейка – самой узкой части с толстыми стенками;
- ампулы;
- воронки – через их просвет яйцеклетка попадает в маточную трубу;
- бахромок – они направляют яйцеклетку к воронке.
Внутри трубы выстилает слизистая оболочка с реснитчатым эпителием и продольными складками, число которых растет по мере приближения к брюшному отверстию. С внешней стороны фаллопиевы трубы покрыты серозной оболочкой.
Строение кровеносной системы
Кровоснабжение детородного органа происходит благодаря маточной артерии, которая является ветвью внутренней подвздошной артерии. Анатомия матки и маточных труб предполагает отток крови с двух сторон, поэтому артерия имеет два разветвления. Каждое из них располагается вдоль широкой связки, разделяясь затем на более мелкие сосуды, идущие к передней и задней поверхности органа. Возле маточного дна сосуд снова разветвляется, чтобы обеспечить кровоток в фаллопиевых трубах и яичниках.
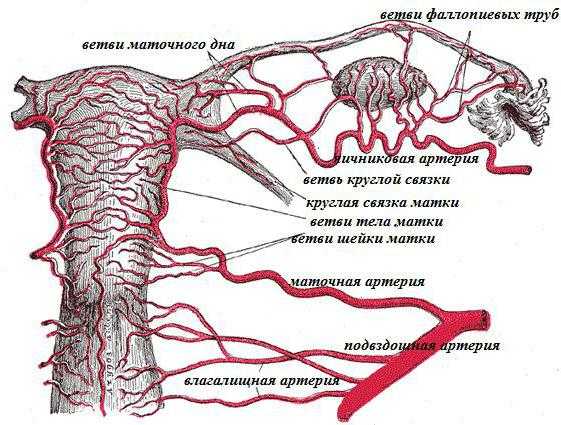
Маточные вены образуются из венозного сплетения, куда стекает венозная кровь. Отсюда же берут начало вены, которые затем впадают во внутренние подвздошные, яичниковые вены и сплетения прямой кишки. Венозный отток после маточной и яичниковой вены проходит к подвздошной и нижней полой вене.
Отток лимфы от внутренних половых органов
Лимфатические узлы, к которым направляется лимфа от тела и шейки матки – подвздошные, крестцовые и паховые. Они располагаются по месту прохождения подвздошных артерий и на передней части крестца по ходу круглой связки. Лимфатические сосуды, расположенные у дна матки, доходят до лимфатических узлов поясницы и паховой области. Общее сплетение лимфатических сосудов от внутренних половых органов и прямой кишки расположено в дугласовом пространстве.
Иннервация матки и других репродуктивных органов женщины
Внутренние половые органы иннервирует симпатическая и парасимпатическая вегетативная нервная система. Нервы, идущие к матке, обычно симпатические. На их пути присоединяются спинномозговые волокна и структуры крестцового нервного сплетения. Сокращения тела матки регулируются нервами верхнего подчревного сплетения. Сама матка иннервируется за счет ветвей маточно-влагалищного сплетения. Шейка обычно получает импульсы от парасимпатических нервов. Яичники, фаллопиевы трубы и придатки иннервируются как от маточно-влагалищного, так и яичникового сплетения нервов.
Функциональные изменения в течение месячного цикла
Стенка матки подвержена изменениям как во время беременности, так и на протяжении менструального цикла. Половой цикл в женском организме характеризуется совокупностью протекающих процессов в яичниках и слизистой оболочке матки под влиянием гормонов. Он подразделяется на 3 стадии: менструальную, постменструальную и предменструальную.
Десквамация (менструальная фаза) наступает, если оплодотворение в период овуляции не произошло. Матка, строение, анатомия которой состоит из нескольких слоев, начинает отторгать слизистую оболочку. Вместе с ней выходит и погибшая яйцеклетка.
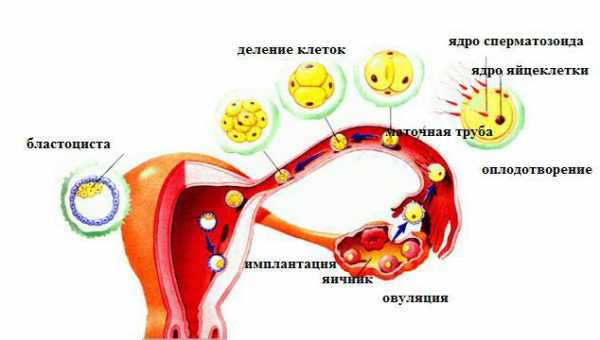
После отторжения функционального слоя матка покрыта лишь тонкой базальной слизистой. Начинается постменструальное восстановление. В яичнике заново вырабатывается желтое тело и наступает период активной секреторной деятельности яичников. Слизистая вновь утолщается, матка готовится принять оплодотворенную яйцеклетку.
Цикл продолжается непрерывно до тех пор, пока не произойдет оплодотворение. При имплантации зародыша в полость матки начинается беременность. С каждой неделей она увеличивается в размерах, достигая 20 и более сантиметров в длину. Родовой процесс сопровождается активными сокращениями матки, что способствует угнетению плода из полости и возвращению ее размеров к дородовым.
Матка, яичники, фаллопиевы трубы и придатки вместе образуют сложную систему репродуктивных органов женщины. Благодаря тазовому дну и брыжейке органы надежно закреплены в брюшной полости и защищены от излишнего смещения и выпадения. Кровоток обеспечивает крупная маточная артерия, а иннервируют орган несколько нервных пучков.
fb.ru
Фото шейки матки | Курортная клиника женского здоровья
Фото шейки матки, как выглядит шейка матки фото, фото шейки матки крупным планом, фото эрозии шейки матки, фото рака шейки матки, рак шейки матки симптомы фото,рак шейки матки симптомы и признаки фото, кольпоскопия фото, шейка матки при беременности фото, фото кисты шейки матки, шейка матки полипы фото, фото матки женщины через зеркало, шейка матки в зеркалах фото, как выглядит здоровая шейка матки при кольпоскопии фото, здоровое влагалище фото, влагалище здоровой женщины фото, фото здорового влагалища, влагалище фото воспаление, вход в матку фото, киста влагалища фото, киста во влагалище фото, киста на шейке матки фото, здоровая шейка матки фото, эрозия шейки матки фото, эндометриоз фото, эрозия фото, воспаление шейки матки фото, кольпоскопия шейки матки фото, полипы шейки матки, фото здоровой шейки матки, хронический цервицит фото — все это Вы можете увидеть в статье Кольпоскопия фото.
Обратите внимание на превосходное качество фотографий, сделанных на наших ультрасовременных кольпоскопах «Olympus» (Япония).
Фото кольпоскопии (фото шейки матки), выполненные нами, Вы можете встретить на многих российских и зарубежных сайтах.
Ведущие специалисты по проведению кольпоскопии Южного Федерального Округа
Ермолаева Эльвира Кадировна Является известным и признанным на Северном Кавказе специалистом по кольпоскопии
Щепкин Пётр Сергеевич Опытный врач гинеколог, специалист по диагностике и лечению эрозии, эктопии, лейкоплакии, эндометриоза шейки матки
Ермолаев Олег Юрьевич Кандидат медицинских наук, оперирующий гинеколог с 25-летним успешным опытом диагностики и лечения заболеваний вульвы и шейки маткиСпособен видеть взаимосвязи, которые ускользают от остальных.  | МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее... |
Мы работаем без выходных и праздничных дней:
понедельник - пятница с 8.00 до 20.00,суббота - воскресенье с 8.00 до 17.00.
Сделать кольпоскопию и получить консультацию хорошего гинеколога в Пятигорске можно по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков).
Задать ВОПРОС ОНЛАЙН врачу гинекологу в Пятигорске можно по адресу [email protected].
ЗАПИШИТЕСЬ ОНЛАЙН на кольпоскопию к опытному гинекологу в Пятигорске здесь.
| С возрастом ты перестаешь получать удовольствие от многих вещей: одежды, путешествий, ресторанов, косметики, машин. Только здоровье и бодрость всегда востребованы. ВАЖНО начать двигаться в правильном направлении! ВСЁ, что нужно знать о правильном направлении в лечении заболеваний шейки матки, смотри ЗДЕСЬ: |
www.kurortklinika.ru
Выпадение матки фото
Опущение или выпадение половых органов – это нарушение нормального положения матки и стенок влагалища, которое проявляется их смещением до влагалищного отверстия или выпадением за его пределы. Примерно каждая одиннадцатая женщина переносит операцию в связи с опущением или выпадением внутренних половых органов, поэтому рекомендуется знать, почему возникает такая патология и как можно ее предотвратить.
Содержание статьи
Классификация пролапса тазовых органов
- 1 степень характеризуется незначительной потерей тонуса тазовых мышц и удерживающих связок. Мускулатура, удерживающая в нормальном физиологическом положении матку, ослабевает и начинает плохо поддерживать органы. Отверстие влагалища не смыкается полностью. Его стенки опускаются. Выраженных симптомов больные не наблюдают. Диагноз на этой стадии можно поставить только после гинекологического двуручного исследования, осмотра в зеркалах и ультразвукового исследования органов малого таза.
- 2 степень-тазовые мышцы продолжают ослабевать. Опущены вниз матка, влагалищные стенки. Кроме них в процесс вовлекаются и другие органы. Наиболее часто страдают мочевой пузырь и прямой кишечник. Женщины на этой стадии чувствуют нахождение инородного тела во влагалище. При ходьбе и изменении положении тела это ощущение усугубляется. Появляются ноющие периодические или постоянные боли в нижней части живота, в области крестца или поясницы. Возможно затруднение мочеиспускания и дефекации. Иногда, наоборот, у больных встречаются недержание мочи и фекалий. Часто присоединяются циститы и пиелонефриты из-за нарушения оттока мочи. При половом акте присутствует дискомфорт.
- 3 степень. На этой стадии опущение матки достигает такого состояния, при котором ее шейка находится уже в нижней трети влагалища, но не выглядывает из него. Женщина самостоятельно может нащупать шейку пальцами. Кровоснабжение половых органов нарушается, затрудняется отток венозной крови и лимфы. Органы малого таза и женские половые органы становятся отечными, набухшими, приобретают синюшный цвет. Возможно присоединение инфекции, образование пролежней на матке. Половой акт становится невозможным из-за матки, которая заполняет собой влагалище. При ходьбе и физических нагрузках женщина испытывает затруднения и распирающие боли во влагалище и нижней части живота.
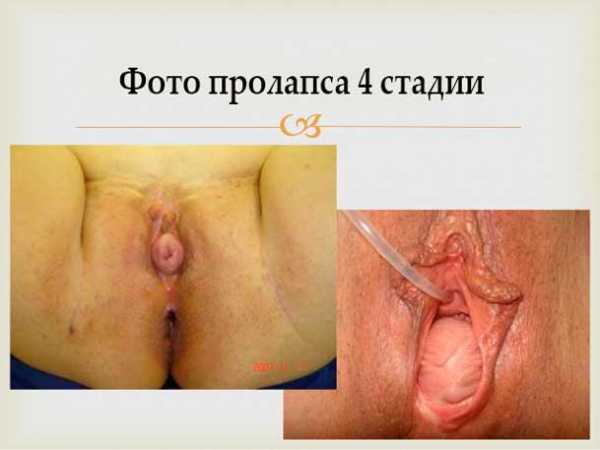
- 4 степень. Эта стадия называется неполное или частичное выпадение матки. Шейка матки выглядывает из отверстия влагалища. Тело и дно матки еще находятся внутри влагалища. При натуживании больной женщины или поднятии ею тяжести, высовывающаяся часть матки выходит наружу еще больше в виде красного округлого образования. Матка может инфицироваться, нагнаиваться, некротизироваться. Диагноз на этом этапе болезни ставится даже без осмотра в зеркалах.
- 5 степень ставится тогда, когда наружу выпали тело и дно матки. При этом влагалище может быть выворочено вместе с маткой или может оставаться не вывернутым. Это состояние считается неотложным и требует экстренного хирургического лечения в условиях стационара.
Фотографии
На фотографиях изображены различные видимые выпадения матки 3 и 4 степеней.
выпадение матки 3 степениРекомендуем прочитать статью опущение и выпадение матки и влагалища у женщин разных возрастов
а так же что делать в пожилом возрасте при данном диагнозе?
выпадение матки в пожилом возрастеполное выпадениеРекомендуем посмотреть видео про пролапс матки:
фото полное выпадение маткивыпадение матки фотоРекомендуем прочитать статью женщины которым удалили матку — жизнь после операции
на приеме у доктора выпадение 4 степениПолное выпадение матки в пожилом возрасте
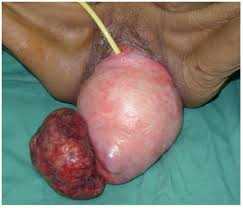 выпала матка в пожилом возрасте
выпала матка в пожилом возрастеВыпадение матки 3 степени или неполное выпадение характеризуется шейкой и телом матки, показывающиеся из влагалища без напряжения
выпадение матки 3 степенифото полное выпадение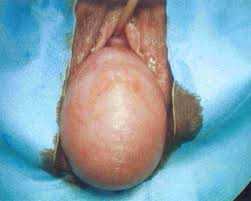 выпадение матки фото
выпадение матки фотоСимптомы начинающегося пролапса
Ранними признаками пролапса тазовых органов являются тянущие боли в нижней части живота, отдающие в поясничную область, длительное отсутствие стула и частые позывы к мочеиспусканию. Нередко женщину беспокоит постоянное ощущение инородного тела во влагалище, также обращает на себя внимание увеличение количества выделений. Менструации становятся очень болезненными и настолько обильными, что в связи с кровопотерей может развиться анемия. При половом акте возникают затруднения и боли, в случае пролапса 2 степени, он становится невозможным.Видео женский осмотр и выпадение матки:
Как лечить и проводить профилактику?
Профилактически мероприятия, направленные на предотвращение пролапса тазовых органов, включают в себя выполнение специальной гимнастики, отказ от подъема предметов, весом более 15 кг, бережное ведение родов. Поскольку опущение тазовых органов в большинстве случаев прогрессирует, устранить патологию можно только хирургическим путем.
vseomatke.ru
Матка. Строение и функции матки
МАТКА
Матка (uterus; metra; hystera) — гладкомышечный полый орган, который обеспечивает в женском организме менструальную и детородную функции. По форме напоминает грушу, сдавленную в переднезаднем направлении. Вес девственной матки, достигшей полного развития, составляет около 50 г, длина 7–8 см, наибольшая ширина (у дна) — 5 см, стенки имеют толщину 1–2 см. Матка располагается в полости таза между мочевым пузырём и прямой кишкой.
Анатомически матку подразделяют на дно, тело и шейку (рис. 6--4).
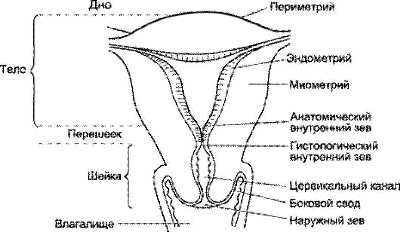
Рис. 6-4. Фронтальный разрез матки (схема).
Дном (fundus uteri) называется верхняя часть, выступающая выше линии входа в матку маточных труб. Тело (corpus uteri) имеет треугольные очертания, которые постепенно суживаются по направлению к более круглой и узкой шейке (cervix uteri), представляющей собой продолжение тела и составляющей около трети всей длины органа. Своим наружным концом шейка матки вдаётся в верхний отдел влагалища (portio vaginalis cervicis). Верхний её отрезок, примыкающий непосредственно к телу, называется надвлагалищной частью (portio supravaginalis cervicis), передняя и задняя части отделены друг от друга краями (margo uteri dexter et sinister). У нерожавшей женщины форма влагалищной части шейки приближается к форме усечённого конуса, у рожавшей — имеет цилиндрическую форму.
Часть шейки матки, видимая во влагалище, покрыта многослойным плоским неороговевающим эпителием. Переход между железистым эпителием, выстилающим цервикальный канал, и плоским эпителием называют зоной трансформации. Обычно она расположена в цервикальном канале, чуть выше наружного зева. Зона трансформации клинически чрезвычайно важна, так как именно здесь часто возникают диспластические процессы, способные трансформироваться в рак.
Полость матки на фронтальном разрезе имеет вид треугольника, чьё основание обращено ко дну. В углы треугольника открываются трубы (ostium uterinum tubae uterinae), а верхушка продолжается в цервикальный канал способствует удерживанию в его просвете слизистой пробки — секрета желёз цервикального канала. Эта слизь обладает чрезвычайно высокими бактерицидными свойствами и препятствует проникновению возбудителей инфекции в полость матки. Цервикальный канал открывается в полость матки внутренним зевом (orificium internum uteri), во влагалище — наружным зевом (orificium externum uteri), который ограничен двумя губами (labium anterius et posterius).
У нерожавших женщин он имеет точечную форму, у рожавших — форму поперечной щели. Место перехода тела матки в шейку вне беременности сужено до 1 см и носит название перешейка матки (isthmus uteri), из которого в III триместре беременности формируется нижний маточный сегмент — самая тонкая часть стенки матки в родах. Здесь чаще всего происходит разрыв матки, в этой же области проводят разрез матки при операции КС.
Стенка матки состоит из трёх слоёв: наружного — серозного (perimetrium; tunica serosa), среднего — мышечного (myometrium; tunica muscularis), который составляет главную часть стенки, и внутреннего — слизистой оболочки (endometrium; tunica mucosa). В практическом отношении следует различать perimetrium и pаrаmetrium — околоматочную жировую клетчатку, лежащую на передней поверхности и по бокам шейки матки, между листками широкой связки матки, в которой проходят кровеносные сосуды. Уникальность матки как органа, способного выносить беременность, обеспечивается особым строением мышечного слоя. Он состоит из гладкомышечных волокон, переплетающихся между собой в различных направлениях (рис. 6--5) и имеющих особые щелевые контакты (нексусы), что позволяет ему растягиваться по мере роста плода, сохраняя необходимый тонус, и функционировать в качестве большой координированной мышечной массы (функциональный синцитий).
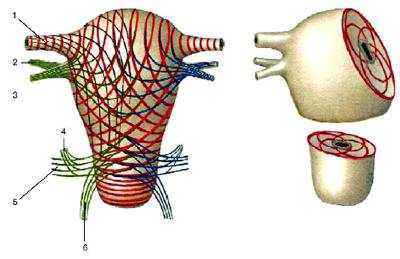
Рис. 6-5. Расположение мышечных слоёв матки (схема): 1 — маточная труба; 2 — собственная связка яичника; 3 — круглая связка матки; 4 — крестцово-маточная связка; 5 — кардинальная связка матки; 6 — стенка влагалища.
Степень сократительной способности мышцы матки во многом зависит от концентрации и соотношения половых гормонов, определяющих рецепторную чувствительность мышечных волокон к утеротоническим воздействиям.
Определённую роль играет также сократительная способность внутреннего зева и перешейка матки.
Слизистая оболочка тела матки покрыта мерцательным эпителием, не имеет складок и состоит из двух различных по своему предназначению слоёв. Поверхностный (функциональный) слой по окончании нефертильного менструального цикла отторгается, что сопровождается менструальным кровотечением. При наступлении беременности он подвергается децидуальным превращениям и «принимает» оплодотворённую яйцеклетку. Второй, более глубокий (базальный) слой служит источником регенерации и формирования эндометрия после его отторжения. Эндометрий снабжён простыми трубчатыми железами (glandulae uterinae), которые проникают до мышечного слоя; в более толстой слизистой оболочке шейки, кроме трубчатых желёз, находятся слизистые железы (glandulae cervicales).
Матка обладает значительной подвижностью и расположена таким образом, что её продольная ось приблизительно параллельна оси таза. Нормальное положение матки при пустом мочевом пузыре — наклон кпереди (anteversio uteri) с образованием тупого угла между телом и шейкой (anteflexio uteri). При растяжении мочевого пузыря матка может быть отклонена назад (retroversio uteri). Резкий постоянный изгиб матки кзади — патологическое явление (рис. 6--6).
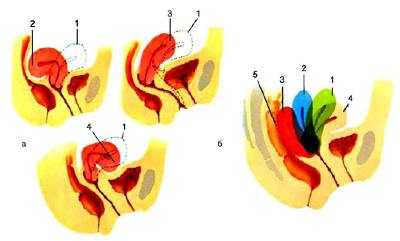
Рис. 6-6. Варианты положения матки в полости малого таза: а, 1 — нормальное положение anteflexsio versio; а, 2 — hyperretroflexio versio; а, 3 — anteversio; а, 4 — hyperanteflexio versio; б — три степени ретродевиации матки: б, 1 — 1-я степень; б, 2 — 2-я степень; б, 3 — 3-я степень; 4 — нормальное положение; 5 — прямая кишка.
Брюшина покрывает матку спереди до места соединения тела с шейкой, где серозная оболочка загибается на мочевой пузырь. Углубление брюшины между мочевым пузырём и маткой носит название пузырноматочного (excavatio vesicouterina). Передняя поверхность шейки матки соединяется с задней поверхностью мочевого пузыря посредством рыхлой клетчатки. С задней поверхности матки брюшина продолжается на небольшом протяжении также и на заднюю стенку влагалища, откуда она загибается на прямую кишку. Глубокий брюшинный карман между прямой кишкой сзади и маткой и влагалищем спереди называется прямокишечноматочным углублением (excavatio rectouterina). Вход в этот карман с боков ограничен складками брюшины (plicae rectouterinae), идущими от задней поверхности шейки матки к боковым поверхностям прямой кишки. В толще складок, кроме соединительной ткани, заложены пучки гладких мышечных волокон (mm. rectouterini) и lig. sacrouterinum.
Матка получает артериальную кровь из a. uterina и частично из a. ovarica. А. uterina, питающая матку, широкую маточную связку, яичники и влагалище, идёт в основании широкой маточной связки вниз и медиально, на уровне внутреннего зева перекрещивается с мочеточником и, отдав к шейке матки и влагалищу a. vaginalis, поворачивает кверху и поднимается к верхнему углу матки. Следует помнить, что маточная артерия всегда проходит над мочеточником («под мостом всегда течёт вода»), что важно при выполнении любых оперативных вмешательств в области таза, затрагивающих матку и её кровоснабжение. Артерия расположена у бокового края матки и у рожавших женщин отличается извилистостью. По пути она отдаёт веточки к телу матки. Достигнув дна матки, a. uterinа делится на две конечные ветви: ramus tubarius (к трубе) и ramus ovaricus (к яичнику). Ветви маточной артерии анастомозируют в толще матки с такими же ветвями противоположной стороны, образуя богатые разветвления в миометрии и эндометрии, которые особенно развиваются при беременности.
Венозная система матки образована plexus venosus uterinus, расположенным сбоку матки в медиальной части широкой связки. Кровь из него оттекает по трём направлениям: в v. оvaricа (из яичника, трубы и верхнего отдела матки), в vv. uterinae (из нижней половины тела матки и верхней части шейки) и непосредственно в v. iliaca interna — из нижней части шейки и влагалища. Рlexus venosus uterinus анастомозирует с венами мочевого пузыря и plexus venosus rесtаlis. В отличие от вен плеча и голени, маточные вены не имеют окружающего и поддерживающего фасциального футляра. В ходе беременности они значительно расширяются и могут функционировать в качестве резервуаров, принимающих плацентарную кровь при сокращении матки.
Отводящие лимфатические сосуды матки идут в двух направлениях: от дна матки вдоль труб к яичникам и далее до поясничных узлов и от тела и шейки матки в толще широкой связки, вдоль кровеносных сосудов к внутренним (от шейки матки) и наружным подвздошным (от шейки и тела) узлам. Лимфа от матки может также оттекать в nodi lymphatici sacrales и в паховые узлы по ходу круглой маточной связки.
Иннервация матки чрезвычайно насыщена из-за участия автономной и центральной нервной системы (ЦНС).
Согласно современным представлениям, боли, исходящие из тела матки, в сочетании с маточными сокращениями — ишемические по происхождению, они передаются через симпатические волокна, формирующие plexus hypogastricus inferior. Парасимпатическая иннервация осуществляется nn. splanchnici pelvici. Из этих двух сплетений в области шейки матки образуется plexus uterovaginalis. Норадренергические нервы в небеременной матке распределены в основном в области шейки матки и в нижней части тела матки, в результате чего автономная нервная система может обеспечивать сокращение перешейка и нижней части матки в лютеиновой фазе, способствуя имплантации плодного яйца в дне матки.
Непосредственное отношение к внутренним половым органам имеет связочный (подвешивающий) аппарат (рис. 6-- 8), обеспечивающий сохранение их анатомотопографического постоянства в полости малого таза.
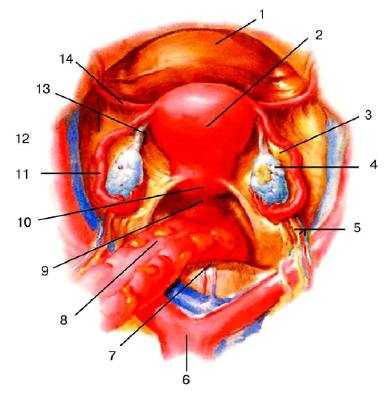
Рис. 6-8. Подвешивающий аппарат матки: 1 — vesica urinaria; 2 — corpus uteri; 3 — mesovarium; 4 — ovarium; 5 — lig. suspensorium ovarii; 6 — aorta abdominalis; 7 — promontorium; 8 — colon sigmoideum; 9 — excavatio rectouterina; 10 — cervix uteri; 11 — tuba uterina; 12 — lig. оvarii proprium; 13 — lig. latum uteri; 14 — lig. teres uteri.
По боковым краям матки брюшина с передней и задней поверхностей переходит на боковые стенки таза в виде широких связок матки (ligg. lata uteri), которые по отношению к матке (ниже mesosalpinx) представляют собой её брыжейку (mesometrium). На передней и задней поверхностях широких связок заметны валикообразные возвышения от проходящих здесь lig. ovarii proprium и круглых маточных связок (lig. teres uteri), которые отходят от верхних углов матки, тотчас кпереди от труб, по одной с каждой стороны, и направляются вперёд, латерально и вверх к глубокому кольцу пахового канала. Пройдя через паховый канал, круглые связки достигают лобкового симфиза, и волокна их теряются в соединительной ткани лобка и большой половой губе одноимённой стороны.
Крестцово-маточные связки (ligg. sacrouterina) расположены внебрюшинно и представлены гладкомышечными и фиброзными волокнами, которые идут от тазовой фасции к шейке и далее вплетаются в тело матки. Начинаясь от её задней поверхности, ниже внутреннего зева, они дугообразно охватывают прямую кишку, сливаясь с прямокишечно- маточными мышцами, и заканчиваются на внутренней поверхности крестца, где сливаются с тазовой фасцией.
Кардинальные связки (ligg. cardinalia) соединяют матку на уровне её шейки с боковыми стенками таза. Повреждение кардинальных и крестцовоматочных связок, обеспечивающих существенную поддержку тазового дна, включая их растягивание в процессе беременности и родов, может вызвать в дальнейшем развитие пролапса половых органов (рис. 6--9).
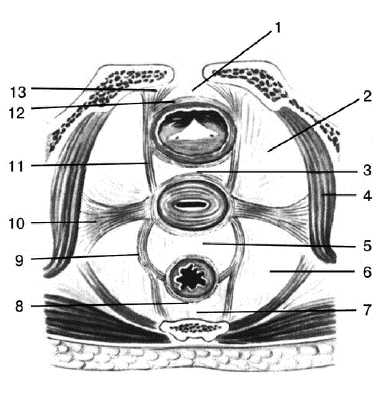
Рис. 6-9. Фиксирующий аппарат матки: 1 — spatium praevesicale; 2 — spatium paravesicale; 3 — spatium vesicovaginale; 4 — m. levator ani; 5 — spatium retrovaginale; 6 — spatium pararectale; 7 — spatium retrorectale; 8 — fascia propria recti; 9 — lig. sacrouterinum; 10 — lig. cardinale; 11 — lig. vesicouterina; 12 — fascia vesicae; 13 — lig. pubovesicale.
www.medsecret.net
Матка (uterus)
Матка (uterus) — это гладкомышечный полый орган грушевидной формы, расположенный в полости малого таза женщины. Во время беременности (см.) матка является плодовместилищем.
Рис. 1. Сагиттальный разрез матки рожавшей женщины: 1 — дно; 2 — полость; 3— тело; 4 — надвлагалищная часть; 5 — перешеек; б — средняя часть; 7 — влагалищная часть.Рис. 2. Связки, фиксирующие матку в малом тазу: 1 — крестцово-маточная связка; 2 — кардинальная связка; 3 — лонно-пузырная связка и пузырно-маточная связка; 4—мочевой пузырь; 5 — шейка матки; 6 — прямая кишка.
Матка (рис. 1) состоит из тела (corpus), шейки (cervix) и перешейка (isthmus). Полость тела матки на фронтальном разрезе имеет форму треугольника, в верхние углы которого открываются устья маточных труб, в нижний — внутреннее отверстие канала шейки матки. Стенка матки состоит из трех слоев: слизистой оболочки (эндометрия), мышечной оболочки (миометрия) и серозного (брюшинного) покрова (периметрия).
Слизистая оболочка полости матки выстлана цилиндрическим эпителием. Эндометрий состоит из двух слоев: поверхностного (функционального) слоя, изменяющегося в различные фазы менструального цикла, и глубокого (базального, не претерпевающего существенных изменений. В толще слизистой оболочки имеются многочисленные железы, форма и функция которых изменяются в зависимости от фаз менструального цикла: в фазе пролиферации они имеют трубчатую форму, в фазе секреции железы становятся извитыми и выделяют секрет (см. Менструальный цикл).
Мышечная оболочка — наиболее мощный слой матки. Он состоит из переплетающихся гладких мышечных волокон, образующих спиральные обороты, расположенные наклонно к оси матки.
Серозный (брюшинный) покров с матки переходит на мочевой пузырь и верхнюю часть прямой кишки. Между мочевым пузырем и маткой брюшина образует пузырно-маточное углубление, а между маткой и прямой кишкой — прямокишечно-маточное углубление.
В шейке матки различают влагалищную часть, выступающую в просвет влагалища и доступную поэтому осмотру с помощью зеркал, и надвлагалищную часть, расположенную выше и недоступную непосредственному осмотру. Влагалищная часть шейки матки покрыта многослойным плоским эпителием белесовато-розового цвета. Наружный маточный зев у нерожавшей женщины имеет округлую форму. У рожавших вследствие боковых надрывов шейки матки наружный зев имеет вид поперечно расположенной щели. Этот признак отличается большим постоянством и используется в судебно-медицинской практике. Канал шейки матки имеет веретенообразную форму, его внутренняя поверхность выстлана слизистой оболочкой с многочисленными складками. Слизистая оболочка покрыта клетками цилиндрического эпителия. Граница между цилиндрическим эпителием канала шейки матки и многослойным эпителием влагалищной части шейки матки находится в области наружного маточного зева в начале канала шейки и поэтому не видна при исследовании женщины с помощью зеркал. При воспалительных заболеваниях (гонорея, септическая инфекция), травматических повреждениях шейки, а также в результате гормональных нарушений могут образовываться так называемые эрозии шейки, при которых на месте повреждения происходит замена многослойного плоского эпителия цилиндрическим.
Слизистая оболочка канала шейки вырабатывает слизистый секрет щелочной реакции, который обладает выраженными бактерицидными свойствами, что препятствует проникновению возбудителей инфекции из влагалища в матку. Щелочная реакция секрета имеет определенное значение в процессе оплодотворения, поскольку способствует активации движений сперматозоидов.
Между телом и шейкой матки находится перешеек. Во время беременности перешеек вместе с частью нижнего отдела матки образует нижний маточный сегмент, который входит в состав плодовместилища. Длина всей матки вне беременности составляет около 8 см. 2/3 длины приходится на тело матки и 1/3 — на шейку. Длина перешейка составляет 0.5 — 1 см. При недоразвитии матки (инфантилизм) длина шейки может приближаться к длине тела матки и даже превосходить ее.
Матка находится в малом тазу и не выступает за плоскость входа малого таза, а влагалищная часть шейки матки находится на уровне седалищных остей. Матка наклонена кпереди, дно ее направлено к лону. Между телом и шейкой матки образуется угол в 70— 100°, открытый кпереди (положение anteversio-flexio). Такое физиологическое положение матки обусловлено наличием связочного аппарата и мышц тазового дна (рис. 2). От матки несколько кпереди и ниже места отхождения труб отходят круглые связки, которые входят во внутренние отверстия паховых каналов. Круглыми связками матки удерживается в наклонном положении кпереди. Опущению матки препятствуют кардинальные связки, заложенные в основании широких связок, крестцово-маточные связки (между перешейком матки и крестцом), маточно-пузырные связки (между перешейком матки и мочевым пузырем) и мышцы тазового дна (главным образом мышца, поднимающая задний проход).
Матка обладает некоторой подвижностью, она смещается при наполнении мочевого пузыря и прямой кишки. Различные изменения положения матки наблюдаются при заболеваниях половых органов (параметрит, периметрит, миома матки), разрывах промежности и т. д.
Кровоснабжение матки осуществляется через парные яичниковые и маточные артерии. Яичниковые артерии берут начало от брюшной аорты или почечной артерии. Маточные артерии — ветви подчревной артерии — входят в матку на уровне перешейка. Артерии сопровождаются парными венами. Лимфа от матки оттекает в основном в лимфатические узлы малого таза. В иннервации матки участвует симпатическая, парасимпатическая нервная система, а также спинномозговые нервы. Из заболеваний матки чаще всего встречаются воспалительные заболевания (послеродовые, послеабортные, гонорейные метроэндометриты), предраковые изменения шейки матки (см. Цервицит) и эндометрия, доброкачественные и злокачественные опухоли (миомы, полипы, рак).
www.medical-enc.ru
Инородное тело матки - причины, симптомы, диагностика и лечение
Инородное тело матки – наличие чужеродного предмета в полости или стенке матки, сопровождающееся комплексом патологических нарушений. Инородные тела матки могут проявлять себя кровотечениями, хроническим эндометритом, пиометрой, болевым синдромом, вторичным бесплодием. Обнаруживаются инородные тела матки с помощью УЗИ, гистероскопии, зондирования. Удаление инородных тел матки может производиться в процессе гистероскопии, выскабливания полости матки, лапароскопии; в осложненных случаях может потребоваться гистерэктомия.
В полости матки нередко обнаруживается наличие свободно лежащих или вросших внутриматочных контрацептивов и их частей (нитей, пластиковых плечиков, металлических обломков), операционных лигатур, костных фрагментов плода. Иногда попавшие в матку инородные тела инкапсулируются и длительное время не проявляют себя. В других случаях инородные тела могут перемещаться при сокращении мышц, вызывать перфорацию стенки матки и мигрировать в брюшную полость или ретроперитонеальное пространство. Инфицирование инородных тел матки вызывает хронически текущий воспалительный процесс, не поддающийся активной терапии. Проблема обнаружения и удаления инородных тел матки в клинической гинекологии имеет свою актуальность в связи с вероятностью развития широкого круга опасных осложнений.
Симптомы инородного тела матки
Клинически инородные тела матки обычно проявляют себя изменениями менструальной функции - меноррагиями, метроррагиями, кровянистыми выделениями. В случае длительного нахождения в матке инородные тела вызывают хронический эндометрит, вторичное бесплодие, иногда – развитие пиометры. Наличие фрагментов ВМС может быть бессимптомным.
Появление болевого синдрома, как правило, указывает на перфорацию стенки матки частями ВМС и может привести к дальнейшей миграции предметов и травмам соседних органов. Перфорация матки может быть частичной (ВМС внедряется в миометрий) и полной (ВМС полностью или в некоторой степени выходит за пределы стенки матки). При миграции инородных тел из матки они могут обнаруживаться в области сальника, ректосигмоидного угла, мочевого пузыря, аппендикулярного отростка, придатков матки, забрюшинного пространства, в слепой или тонкой кишке.
Костные остатки плода чаще всего случайно обнаруживаются у пациенток, обследуемых по поводу длительного эндометрита, нарушений менструального цикла, вторичного бесплодия. В анамнезе у данной категории женщин выявляется прерывание беременности сроке 13-14 и более недель, как правило, осложненное кровотечением и повторным выскабливанием полости матки. Лавсановые или шелковые лигатуры обычно выявляются у пациенток с эндометритом, пиометрой, перенесенными акушерскими или гинекологическими вмешательствами (кесарево сечение, консервативная миомэктомия и др.). В связи с этим пациенток беспокоят гнойные бели, вторичное бесплодие.
Диагностика инородного тела полости матки
Основным методом обнаружения инородного тела матки, которым сегодня располагает гинекология, является гистероскопия. Остальные инструментальные исследования (осмотр на кресле, зондирование, УЗИ, лапароскопия) имеют вспомогательное значение. При проведении гинекологического исследования инородное тело в матке может быть обнаружено с помощью зонда. Недостатком зондирования полости матки является невозможность определения точного нахождения предмета, его характера, формы и величины, отношения к стенкам матки и соседним органам.
Проведение трансвагинального или трансабдоминального УЗИ более информативно для обнаружения внутриматочных контрацептивов. Фрагменты ВМС в виде зон повышенной эхогенности могут обнаруживаться непосредственно в полости матки или в толще миометрия. УЗ-диагностика костных останков и лигатур в полости матки затруднена и малоинформативна.
Гистероскопическая картина зависит от характера инородного тела матки. Длительно находящаяся в матке инородные тела могут покрываться эндометрием, внутриматочными синехиями, солями, а также образовывать пролежни в стенке матки. С помощью гистероскопии возможно определение локализации инородного тела матки и проведение его прицельного удаления. Бактериологическое исследование мазка позволяет подобрать адекватную антибиотикотерапию, основываясь на чувствительности микрофлоры к препарату. Инородные тела, свободно лежащие в брюшной полости, обнаруживаются при обзорной рентгенографии.
Удаление инородного тела из матки
Лежащие в полости матки инородные предметы могут быть прицельно извлечены через канал гистерокопа эндоскопическими инструментами. Не рекомендуется удалять инородные тела матки вслепую, поскольку такие попытки могут привести к фрагментации и деформации чужеродных предметов, а также ранению стенки матки. При обнаружении частичной или полной перфорации стенки матки гистероскопия совмещается с проведением лапароскопии.
В случае врастания инородных тел в толщу эндометрия показано выскабливание полости матки с удалением обнаруженных фрагментов. Иногда для извлечения инородных тел прибегают кольпогистеротомии – чрезвлагалищному рассечению матки. В ситуациях, когда инородные тела выходят за пределы матки, проникают в соседние органы или брюшную полость производится лапаротомия с ревизией заинтересованных органов.
Если наличие инородного тела в матке осложнилось перфорацией и массивной инфекцией, может потребоваться удаление матки: надвлагалищная ампутация или гистерэктомия. В постоперационном периоде проводится антимикробное лечение. Профилактика нахождения инородных тел в матке заключается в тщательном контроле за состоянием полости матки после удаления ВМС, проведения абортов, гинекологических операций.
www.krasotaimedicina.ru
Где находится матка
Матка – уникальное звено репродуктивной системы, предназначенное для воспроизводства потомства. Только женщины наделены этим природным даром. Орган находится в центральной части тазовой области. Физиологически он защищён костями таза, мышечным каркасом и жировой прослойкой, что оберегает его от возможных повреждений.
Особенности расположения
Матка – непарный мышечный орган, который наряду с яичниками представляет репродуктивную систему женщин. Визуально матка схожа с конусом либо перевёрнутой грушей. Детородная структура представлена:
- шейкой;
- телом;
- дном.
В том месте, где заканчивается влагалище, расположена шейка – нижняя часть органа, схожая с цилиндрической трубкой, длиной три сантиметра. Шеечные параметры непостоянны, значения варьируют во время беременности, в пожилом возрасте.
Внутри шейки находится узкий цервикальный канал. Шеечный канал – связующий элемент между маткой и влагалищем.
Над шейкой располагается маточное тело – место, в котором развивается эмбрион. Тело матки представлено толстыми стенками (около трёх сантиметров), состоящими из трёх слоёв.
- Слизистый – эндометрий. Внутренняя оболочка полости. Именно эндометрий участвует в образовании менструации, отторгаясь ежемесячно в случае ненаступления беременности. Но если зачатие произошло, то оплодотворённая яйцеклетка цепляется также к эндометрию.
- Мышечный – миометрий. Этот слой обеспечивает мышечные сокращения в процессе схваток. Также он сокращается после полового акта, способствую лучшему проникновению сперматозоидов.
- Серозный – периметрий. Это брюшинная оболочка, покрывающая орган снаружи.
Дно находится в самом верху органа, в месте, где расположены отверстия фаллопиевых (маточных) труб.
Утроба женщины не зафиксирована, она находится в «подвешенном» состоянии: необходимое положение обеспечивают удерживающие матку связки. Так, где находится матка у женщины?
Правильное анатомическое маточное положение у женщин:
- на равных промежутках от внутренних границ малого таза;
- перед прямой кишкой;
- за мочевым пузырём;
- с незначительным уклоном вперёд;
- создаётся тупой угол с шейкой.
Детородный орган находится в центре малого таза. Малейший дисбаланс в его расположении инициирует сбои в здоровом функционировании. Поняв, с какой стороны находится матка, следует ознакомиться с функциями, которые она выполняет в организме женщин:
- обеспечивает имплантацию эмбриона;
- не позволяет инфекциям проникать через влагалище в близлежащие органы малого таза;
- отвечает за менструальное функционирование;
- создаёт необходимые условия для успешного оплодотворения, развития и рождения плода.
Описанные характеристики подтверждают тот факт, что матка – главный инструмент в женском организме.
Локализация органа при беременности
Различные периоды жизни женщины прямым образом влияют на форму и размеры матки. У молодой нерожавшей девушки параметры и вес матки меньше (50 грамм), чем у рожавших (около 100 грамм). Самые значительные перемены происходят с половой системой тогда, когда женщина готовится стать мамой, и в послеродовой период.
У здоровой женщины положение матки не меняется, ситуация изменяется после наступления беременности. По прошествии 12-недельного срока мышечный орган становится больше. Это определяется даже при пальпации.
По мере роста эмбриона меняется и расположение матки. Она находится:
- до 12 недель – в брюшной области;
- после 15 недель – на уровне пупка;
- после 20 недель – постепенно поднимается к диафрагме.
На последних неделях беременности дно находится настолько высоко, что большинство будущих мам испытывают трудности при дыхании. Помимо этого, происходит сдавление кишечника и мочевого пузыря.
Меняется не только нахождение матки, но и свойства и параметры шейки. Ближе к моменту родоразрешения шеечный канал сглаживается, становится короче. От данной трансформации зависит успех родов: ведь длинная «дубовая» шейка свидетельствует о неготовности организма к родам. Подобная ситуация требует госпитализации пациентки и принятия мер по подготовке шеечного канала к родовой деятельности.
Гинекологические аномалии
Нормой является нахождение маточной и тазовой оси параллельно друг другу. Не считается патологией и незначительное отклонение от оси. Однако при некоторых дисфункциях локализация матки и придатков меняется, наблюдается существенное отклонение от оси. К таким заболеваниям относится опущение, загиб или выпадение матки.
Маточное расположение зависит от удерживающих её мышечных волокон. В случае ослабления тонуса мышц, происходит опущение. Без надлежащего лечения может случиться полное выпадение. На начальном этапе опущения матки рекомендуется выполнять упражнения Кегеля. Это позволит избежать выпадения и хирургических вмешательств.
Половая система женщин подвержена нарушениям функционирования и различного рода патологиям. К самым распространённым относятся:
- миома;
- эрозия;
- дисплазия;
- полипы, кисты;
- раковые опухоли.
Современная медицинская база обладает широким спектром возможностей для излечения практически любого недуга. Основной фактор успешной терапии и профилактики – постоянный контроль за состоянием репродуктивной системы.
Наряду с излечимыми гинекологическими дисфункциями, стоят нарушения анатомического строения женской системы, многие из которых являются причиной бесплодия и затруднений в обыденной жизни.
Маточные аномалии – довольно редкое явление, однако, они существуют.
- Двойная матка. Сочетается с двойным влагалищем. Данная патология зачастую диагностируется наряду с иными пороками: патологии почек, мочеточников.
- Двурогая. Двурогость характеризуется различной степенью выраженности. Визуально подобная матка схожа с формой сердца.
- Однорогая. Подобный порок возникает вследствие неполного развития маточного (мюллерового) канала. Женщины испытывают болезненные ощущения при сексуальном контакте, и не способны забеременеть.
- Седловидная. В данном случае только дно матки является аномально разделённым: в нём образуется несвойственное углубление. Женщина способна зачать, но возникают проблемы с вынашиванием.
- Матка с перегородкой. При этой патологии форма органа остаётся нормальной, но полость разделяется частичной либо полной перегородкой.
Описанные нарушения анатомического строения женской половой системы диагностируются не так часто. Самой распространённой из аномалий является седловидная матка.
Каждая женщина обязана знать, где находится матка, понимать её функции и особенности. Эти знания помогут избежать патологических осложнений, и выявить заболевание на начальном этапе.
ginekola.ru