Тесты на определение синдрома сухого глаза. Время разрыва слезной пленки
Проба Норна в офтальмологии: исследование слезопродукции
Проба Норна является способом исследования стабильности прероговичной слезной пленки. Очень часто данный тест проводится в офтальмологии для диагностики такого недуга, как синдром сухого глаза. При нем наблюдается повреждение поверхностных структур (в результате нарушения стабильности слезной пленки). Такое заболевание характеризуется быстрым испарением слезы.
Методика проведения
Проба (тест) Нора осуществляется следующим образом:
- Пока проводится тест, больной должен смотреть вниз.
- Нижнее веко глаза необходимо оттянуть.
- Слезную поверхность глаза окрашивают. Для этого используют несколько капель раствора флюоресцеина натрия, который наносится на лимбическую область глаза.
- Для последующего наблюдения врач использует щелевую лампу.

Щелевая лампа
- Больному нужно моргнуть, а затем держать глаза широко открытыми.
- Через окуляры щелевой лампы (в осветительную часть которой предварительно вводится синий светофильтр) проводится сканирование роговой оболочки. Посредством наблюдения врач фиксирует время, через которое происходит разрыв прероговичной слезной пленочки. Сделать это не составляет огромного труда, потому что слезная пленка заранее окрашена.
- Для фиксации времени специалист использует секундомер. Его необходимо остановить тогда, когда разрыв пленки увеличится либо от области надрыва слезной поверхности возникнут направленные лучи.
- Чаще всего надрыв происходит в нижненаружной части роговой оболочки. Это получается в связи с тем, что поверхность в указанном месте по толщине значительно меньше.
- Чтобы после проведенного обследования получить наиболее верные результаты, врачу следует провести пробу несколько раз (2 или 3) на каждом глазу. Полученные результаты нужно привести к среднему значению.
Интерпретация результатов
После того как тест завершен, специалист изучает полученные результаты. Проведенные многочисленные исследования позволяют выделить нормальное время разрыва поверхности в зависимости от возраста пациента.
- Если пациент, которому проводилась проба, входит в возрастную группу от 16 до 35 лет, то нормальным временем разрыва слезной пленки для него будет считаться 21 секунда после последнего моргания.
- С возрастом этот показатель понижается. Поэтому, когда возраст пациента варьируется от 60 до 80 лет, то нормальным будет считаться время разрыва прероговичной поверхности на 11-12 секунде.
Врач может сделать заключение о наличии нарушения стабильности слезной пленки, если прорыв произошел меньше, чем за 10 секунд после последнего моргания.
Стоимость обследования
Проведение исследования выполняется в офтальмологических клиниках. Тест проводится, как правило, квалифицированными и опытными специалистами. Стоимость подобной услуги весьма приемлема для граждан. В среднем по Москве и Санкт-Петербургу цена составляет от 300 до 560 рублей.
Вам будет это интересно:
Оценка статьи:
Загрузка...Поделиться с друзьями:
glazexpert.ru
Сухие глаза (синдром сухих глаз)
Сухие глаза имеют следующие симптомы - раздражение, чувство инородного тела, жжение, слизистое нитчатое отделяемое и периодическое «затуманивание». Менее частые симптомы сухих глаз - зуд, светобоязнь и усталость или чувство тяжести в глазах. Больные с нитчатым кератином могут жаловаться на сильнейшую боль при мигании. Больные редко жалуются на сухость глаз, хотя некоторые могут отмечать недостаток эмоциональных слез или неадекватную реакцию слезевыделения на раздражитель (например, лук). Симптомы сухих глаз часто усиливаются под действием внешних факторов, связанных с повышением испарения слезы (например, ветер, кондиционирование, центральное отопление), или при очень длительном чтении, когда частота мигательных движений существенно уменьшается. Симптомы сухих глаз также уменьшаются при закрытых глазах.
Нарушения слезной пленки
Ранний признак сухих глаз - нити муцина. В норме при разрыве слезной пленки муциновый слой перемешивается с липидным, но быстро смывается. В «сухом» глазу смешанный с липидным слоем муцин начинает накапливатся в слезной пленке и смещается при мигании. Забавная особенность муцина - он очень быстро высыхает и очень медленно регидратируется.
Маргинальный слезный мениск - единица измерения объема водного слоя в слезной пленке. В норме объем мениска колеблется по высоте от 0,1 до 0,5 мм и формирует выпуклую полоску с правильным верхним краем. При сухих глазах мениск может приобрести вогнутую форму, стать неравномерным, тонким или отсутствовать.
Пенистое отделяемое в слезной пленке или по краю века наблюдается при нарушении функции мейбомиевых желез.
Кератопатия
Точечная эпителиопатия захватывает нижнюю половину роговицы.
Роговичные нити состоят из небольших, имеющих форму запятой комочков слизи на уровне эпителия. прикрепленных одним концом к поверхности роговицы; свободный конец двигается при мигании.
Нитчатые инфильтраты - полупрозрачные, бело-серые, немного выступающие образования различных размеров и форм. Они состоят из слизи, эпителиоидных клеток и белково-липидных компонентов. Их обычно выявляют вместе со слизистыми нитями при окрашивании бенгальским розовым.
Необходимо помнить, что «сухой» глаз способствует развитию бактериального кератита и частому изъязвлению, которое может привести к перфорации.
ilive.com.ua
Тест Шримера и проба Норна (на слезопродукцию и устойчивость слезной пленки)
При синдроме сухого глаза в большинстве случаев имеются проблемы с образование слезной жидкости. Также могут быть изменения в составе и отведении раствора, который продуцируется слезными железами. Для оценки состояния глаз при этом синдроме применяют не только клинические признаки, но и ряд диагностических тестов. Например, для определения слезопродукции используют тест Ширмера, для изучения самой слезной пленки можно провести флуоресцеиновую инстилляционную пробу и тест Нортона. Чтобы установить диагноз синдрома сухого глаза, достаточно выявить снижение количества продуцируемой слезы, а также нарушение (разрывы, нестабильность) слезной пленки.
Проба Норна
Для проведения пробы Норма используют раствор (0,1%) фотосенсибилизатора (флуоресцеин натрия). Также для проведения пробы потребуется щелевая лампа с синим светофильтром. При этом осветитель ограничивают высокой щелью (средней ширины), а по отношению к микроскопу угол должен составлять 300. Чтобы повысить достоверность обследования, можно переключить работу щелевой лампы на режим перекала осветителя. Общая чувствительность и специфичность теста Норна довольно высокие.
Методика проведения
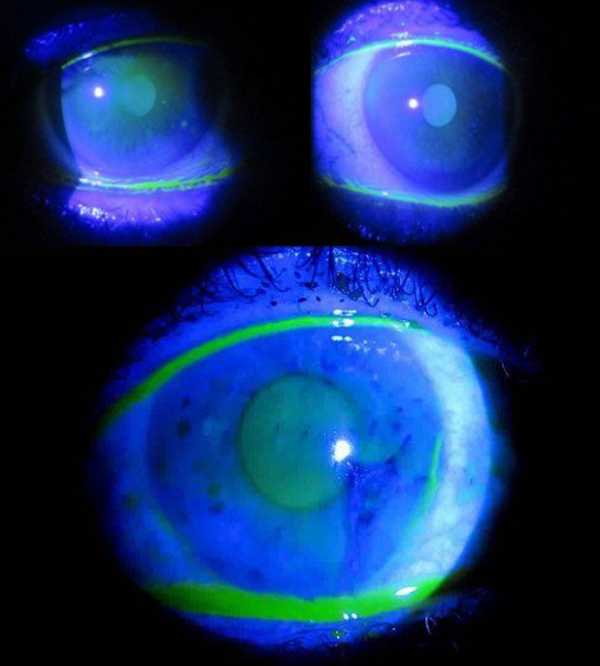
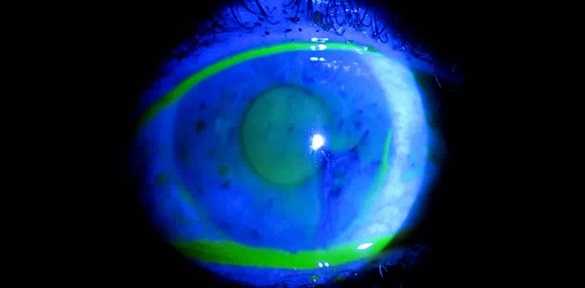
Во время проведения теста Норна пациенту закапывают в глаз (на область лимба) одну каплю раствора флуоресцеина. При этом взгляд обследуемого должен быть направлен книзу, а верхнее веко оттянуто. Далее нужно один раз моргнуть, а после этого открыть глаза и постараться не совершать мигательные движения. Врач включает секундомер и наблюдает через щелевую лампу за окрашенной поверхностью слезной плетки. Особое внимание уделяется роговице, месту надрыва слезной пленки, которое выглядит, как сухое пятно или черная дыра.
В тот момент, когда надрыв слезной плетки увеличивается в размерах или возникают радиальные ветви от него, врач должен остановить секундомер. Разрыв может располагаться в любой зоне поверхности глаза, но излюбленной локализацией его является нижненаружный квадрант роговицы недалеко от слезного мениска. Это связано с тем, что в этой области толщина слезной пленки наименьшая. Чтобы получить достоверный результат, нужно провести пробу 2-3 раза для каждого глаза, а затем усреднить полученные значения.
Интерпретация результатов
У здоровых людей разрыв слезной пленки возникает не ранее, чем через 10 секунд после моргания. В том случае, если нарушение целостности пленки зафиксировано в более ранние сроки, то имеется нарушение стабильности прероговичного слезного слоя.
Проба Шримера
В основе теста Шримера лежит рефлекторная стимуляция продукции слезной жидкости, а также впитывающая способность фильтровальной бумаги, которую помещают в конъюнктивальную полость.
Целью исследования является определение количества слезы, которое образуется за определенное время.
Нельзя выполнять пробу Шримера при язве и фистуле роговице, обширной эрозии ее поверхности, а также в случае перфорации глазного яблока.
Методика проведения
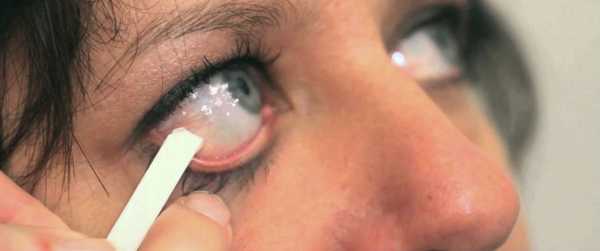
Чтобы провести пробу, необходимо использовать специальные полоски из фильтровальной бумаги. Они могут выпускаться в наборе или же нужно изготовить их самостоятельно (длина 40 мм, ширина 5 мм). Конец полоски на расстоянии 5 мм от края сгибают под углом 40-450. Далее пациента просят смотреть вверх, а этот загнутый кончик помещают под нижнее веко глаза (в наружной трети). Нужно, чтобы край полоски соприкасался с дном нижнего свода конъюнктивы, тогда перегиб будет располагаться на уровне края века. Желательно проводить тест одновременно с обеих сторон.
После введения полосок врач должен включить секундомер, а пациент закрывает глаза. Ровно через пять минут полоски удаляют и измеряют длину влажной части, начиная от места перегиба. Если границу смачивания установить не удается, то можно подсветить полоски. При косом расположении влажной границы во внимание принимают средний результат.
Интерпретация результатов
У здоровых пациентов в течение 5 минут смачивается 15 мм тест-полоски. При снижении слезопродукции длина смачиваемой тест-полоски уменьшается, при гиперсекреции слезной жидкости - наоборот, значительно удлиняется, достигая 35 мм в течение 2-3 минут. Проба Шримера не позволяет исключить снижение основной слезопродукции, которая может длительное время маскироваться рефлекторными ее усилением.
Стоимость диагностических процедур
Данные исследования являются достаточно простыми в исполнении и стоят недорого. Цена каждой из указанных процедур в глазных клиниках Москвы составляет около 500 рублей.
moslasik.ru
Синдром сухого глаза
Ф.И.О. ________________________________
№ а/к ___________________________________
Дата: _________________________________
Слезная пленка покрывает роговицу и конъюнктиву тонким слоем, толщиной в среднем 10 мкм и состоит из 3х слоев - муцинового, непосредственно контактирующего с роговицей и конъюнктивой, среднего - водянистого и наружного - липидного, контактирующего с внешней средой. Каждый слой слезной пленки выполняет свою чрезвычайно важную функцию. Нарушение любого из них приводит к разрыву пленки, оголению роговицы, местному ее высыханию, поражению и появлению жалоб. Слеза увлажняет поверхность глаза, удаляет с его поверхности попавшие сюда инородные частицы, препятствует проникновению в роговицу различных возбудителей инфекции, защищает поверхность роговицы и конъюнктивы от перегрева, способствует регенерации эпителиальных клеток роговицы, транспортирует кислород, питательные вещества, необходимые эпителию роговицы, сглаживает неровности (микроскладки, микроворсинки) на поверхности роговицы, выступая в роли смазки, уменьшая тем самым трение между роговицей и веками. Таким образом, для нормального омывания глаза имеет значение не только достаточное количество продукции слезы, что определяется пробой Ширмера, но и качество слезы и слезной пленки, определяемое с помощью индикаторной пробы Норна (с применением флюоресцеина-натрия). И делается она очень просто: в конъюнктивальную полость закапывается одна капля 0,2% раствора флюоресцеина-натрия. Врач, рассматривая, через щелевую лампу, окрашенную роговицу, определяет место, где в слезной пленке возникает разрыв. Обычно он имеет вид черной дыры или сухого пятна. Окрашенная слезная пленка все равно в конечном итоге должна разорваться, но это должно произойти не ранее 11,6 секунды. Этим исследованием определяется стабильность слезной пленки, в норме она должна быть в пределах 11,6 - 21,1 секунды.
Проба Ширмера основана на свойствах полоски фильтровальной бумаги, одним концом помещенной в конъюнктивальную полость, стимулировать продукцию слезы и одновременно впитывать в себя жидкость. В норме за 5 мин. нахождения фильтровальной бумаги в конъюнктивальной полости она должна смочиться на длине не менее 15 мм. И чем меньше величина смачиваемой полоски, тем меньше вырабатывается слезы, тем чаще и быстрее можно ожидать жалоб и заболевания роговицы.
После проведения этих проб становится ясно есть ли у Вас синдром "сухого глаза" и не являются ли Ваши жалобы следствием этого синдрома. Врачу остается при этом выбрать тот или иной заменитель слезы
Синдром "сухого глаза" - комплекс признаков, обусловленный длительным нарушением стабильности слезной пленки, покрывающей переднюю поверхность глаза. Если Вы отмечаете:
- плохую переносимость ветра, кондиционированного воздуха, дыма
- ощущение сухости в глазу
- болевую реакцию на инстилляции в конъюнктивальную полость индифферентных глазных капель
- светобоязнь
- слезотечение
К тому же, если Вы - пользователь компьютера или длительное время применяете контактные линзы, а также страдаете системными или эндокринными заболеваниями, Вам необходимо провести обследование, выявляющее этот синдром.
В комплекс обследования включены:
I. Определение величины суммарной слезопродукции (проба Ширмера).
ЗАКЛЮЧЕНИЕ:
- Критическое снижение суммарной слезопродукции
- выраженное снижение суммарной слезопродукции
- умеренное снижение суммарной слезопродукции
- Суммарная слезопродукция в норме
II. Определение величины основной слезопродукции (проба Ширмера - 2, модифицированная Джонес). Проводится при нормальной суммарной слезопродукции.
ЗАКЛЮЧЕНИЕ:
- Критическое снижение основной слезопродукции
- выраженное снижение основной слезопродукции
- умеренное снижение основной слезопродукции
- Основная слезопродукция в норме
III. Определение стабильности прероговичной слезной пленки (проба Норна).
ЗАКЛЮЧЕНИЕ
Время разрыва слезной пленки (ВРСП) ____ секунд (в норме 11,6 - 21,1)
ОБЩЕЕ ЗАКЛЮЧЕНИЕ:
- Показатели слезопродукции и стабильности слезной пленки в пределах нормы
- Имеется синдром сухого глаза (роговично-конъюнктивальный ксероз)
|
| Суммарная слезопродукция | Основная слезопродукция | ВРСП(время разрыва слезной пленки) |
| Легкой степени | 14,3-26,8 | 8,3-14,2 | 5,6-8,3 |
| Средней степени | 8,2-14,2 | 3,2-8,2 | 2,2-5,5 |
| Тяжелой степени | 8,1 и ниже | 3,1 и ниже | 2,1 и ниже |
dembsky.org
Синдром сухого глаза, симптомы, лечение.
ЖАЛОБЫЖжение, сухость, ощущение инородного тела, слабо или умеренно выраженное снижение остроты зрения, иногда избыточное слезотечение. Часто эти проявления стимулируются дымом, ветром, жарой, низкой влажностью или длительной зрительной нагрузкой (например, при работе за компьютером) и ухудшаются в течение дня. Процесс обычно двусторонний, хронический (хотя пациенты иногда обращаются по поводу недавнего появления симптомов в одном глазу). Дискомфорт часто значительно превышает клинические проявления.
ОБЪЕКТИВНЫЕ СИМПТОМЫОсновные. (может присутствовать любой из них или оба).• Ограниченный слезный мениск, видимый у края нижнего века. Нормальный мениск должен быть высотой как минимум 1 мм и иметь выпуклую форму.• Укороченное время разрыва слезной пленки (измеряемое от мигания до появления дефекта слезной пленки, при использовании окрашивания флуоресцеином): в норме должно быть >10 сДругие. Точечное окрашивание роговицы флуоресцеином, бенгальским розовым или лиссаминовым зеленым, обычно в нижнихотделах или в проекции открытой глазной щели. В тяжелых случаях могут быть обнаружены избыток слизи или детрит в слезной пленке, а также нити на роговице.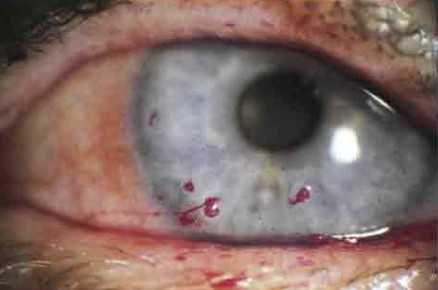
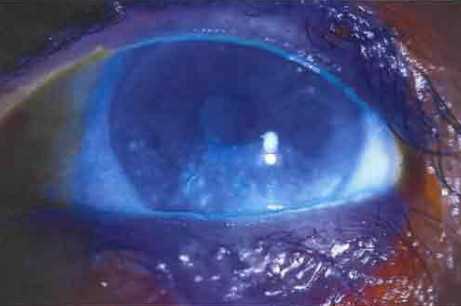
ЭТИОЛОГИЯ• Идиопатический. Часто обнаруживается У женщин в менопаузе и постменопаузе.• Заболевания соединительной ткани. Синдром Шегрена, ревматоидный артрит, гранулематоз Вегенера, системная красная волчанка.• Рубцевание конъюнктивы. Глазной рубцующийся пемфигонд, синдром Стивенса- Джонсона, трахома, химический ожог.• Препараты. Оральные контрацептивы, антнгистаминные средства, В-блокаторы, фенотиазины, атропин.• Инфильтрация слезных желез (например, саркоидоз. опухоль).• Фиброз слезных желез после радиационного облучения.• Дефицит витамина А. Обычно при алиментарных дистрофиях, нарушении всасывания в кишечнике или после операций по поводу ожирения.• После лазерного кератомилеза in situ (LASEK). Вероятно, вторично по отношению к пересечению нервов роговицы и нарушению нормального рефлекторного слезоотделения.
ОБСЛЕДОВАНИЕ1. Анамнез и внешним осмотр для выявления основной этиологической причины.2. Обследование с помощью щелевой лампы с окрашиванием флуоресцеином для исследования слезного мениска и времени разрыва слезной пленки. Можно также использовать окраску бенгальским розовым или лиссаминовым зеленым для оценки роговицы и конъюнктивы.3. Тест Ширмера. Методика: после устранения избыточной слезной жидкости полоску фильтровальной бумаги Ширмера помещают на уровне границы между средней и латеральной третями нижнего века обоих глаз на 5 мин.- Без анестезии. Измеряется базальное и рефлекторное слезоотделение. В норме промокает как минимум 15 мм за 5 мин.- С анестезией. Местный анестетик (например, пропаракаин) закапывают до осушения глаза и заведения за веко полоски фильтровальной бумаги. Измеряется только базальная слезопродукция. Патологическим является смачивание <5 мм за 5 мин. Мы предпочитаем менее раздражающий метод с анестезией.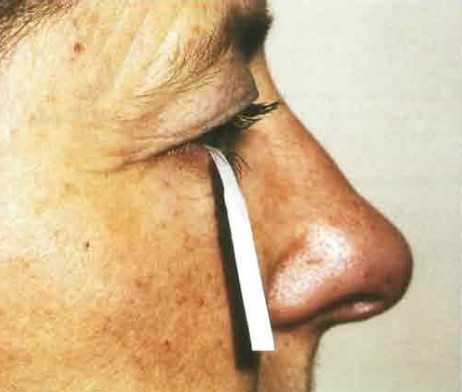
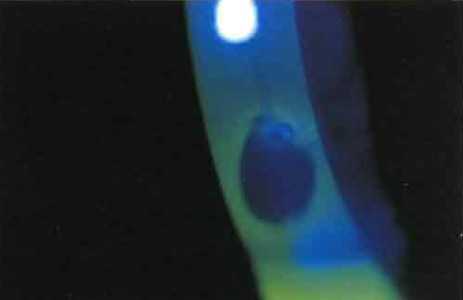
ЛЕЧЕНИЕСиндром «сухого глаза» легкой степениПрепараты искусственной слезы 4 разав день.Умеренно выраженный синдром «сухого глаза»1. Увеличьте частоту закапывания препаратов искусственной слезы до 1 раза каждые 1-2 часа; используйте разовые дозы препаратов искусственной слезы без консервантов.2. Добавьте мазь или гель-лубрикант ежедневно перед сном.3. Если эти меры оказываются неадекватными или невыполнимыми, решите вопрос об окклюзии слезных точек. Используйте коллагеновые окклюдеры (временные) или силиконовые либо акриловые окклюдеры (обратимого действия).4. 005% раствор циклоспорина (например. Рестазис раза в день) эффективен для пациентов с хроническим синдромом «сухого глаза» и снижением слезопродукции вследствие воспаления глаз. Циклоспорин часто вызывает жжение при закапывании в течение первых нескольких недель, для наступления значительного клинического улучшения требуется 1-3 мес.
Тяжелый синдром «сухого глаза»1. 0,05% раствор циклоспорина (например, Рестазис), как описано выше.2. Окклюзия слезных точек, как описано выше (и нижней, и верхней слезных точек, если это необходимо), и препараты искусственной слезы без консервантов до 1 раза каждые 1-2 часа, если необходимо. Решите вопрос о перманентной окклюзии методом термальной каутеризации, если окклюдеры выпадают.3. Добавьте мазь-лубрикант или гель- лубрикант 2-4 раза в день по мере необходимости.4. Увлажняющая камера (пленка из пластика, приклеенная по краю глазницы) или защитные очки с лубрикантом на ночь.5. Если имеются слизистые тяжи или нити, удалите их пинцетом и решите вопрос о применении 10% раствора ацетилцистеина (например, Мукомист) 4 раза в день.6. Решите вопрос о перманентной латеральной тарзорафии, если все перечисленные выше меры не дают эффекта. Временная тарзорафия при помощи адгезивной ленты (позволяющая держать закрытой латеральную треть века), также может быть использована в ожидании хирургической тарзорафии.
Примечание:1. Кроме лечения синдрома «сухого глаза» должно проводиться лечение сопутствующих заболеваний, если они имеются (например, блефарита, кератопатии из-за неполного смыкания век).2. Всегда используйте препараты искусственной слезы без консерванта, если назначаете их более 4 раз в день, чтобы избежать токсического эффекта консервантов.3. Если по анамнезу можно предположить патологию соединительной ткани (например, боли в суставах, сухость во рту), следует направить пациента к терапевту или ревматологу для дальнейшего обследования.
НАБЛЮДЕНИЕОсмотры через несколько дней или месяцев и зависимости от тяжести изменении и симптомов. Для любого пациента с тяжелым синдромом «сухого глаза», вызванным хроническим системным заболеванием (например, ревматоидным артритом, саркоидозом, глазным пемфигондом), могут потребоваться более частые осмотры. Пациентам со значительно выраженным синдромам «сухого глаза» следует рекомендовать отказаться от ношения контактных линз и операции LASIK. Однако однодневные контактные линзы могут успешно применяться, если подобраны так, что посадка не плотная и их ношение сочетается, при необходимости, с применением 0,05% раствора циклоспорина (например, Рестазиса) и окклюдерами.У пациентов с синдромом Шегрена отмечается повышенная частота лимфомы и проблем со слизистыми оболочками, им может понадобиться наблюдение терапевта, ревматолога, стоматолога и гинеколога.
Если заметили ошибку, выделите фрагмент текста и нажмите Ctrl+Enter
zrenue.com
Классификация синдрома сухого глаза Болезни глаз. Как лечить Методы диагностики ВОССТАНОВЛЕНИЕ ЗРЕНИЯ

loading...
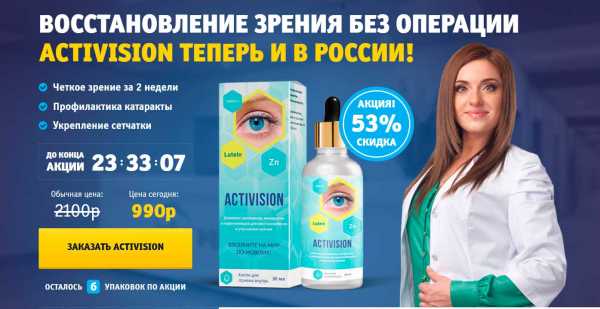
В 2007 году на заседании офтальмологов, специализирующихся на лечении ССГ, The International Dry Eye WorkShop (DEWS), была разработана классификация, основанная на этиологических факторах, механизмах и стадиях ССГ.
На том же заседании была принята следующая классификация по тяжести проявлений ССГ.
|
Симптомы |
Степень тяжести ССГ |
1 | 2 | 3 | 4 |
Синдром сухого глаза, иначе называемый ксерофтальмом – патологическое состояние, возникающее в результате недостаточной увлажненности его поверхности в связи с уменьшением продукции слезной пленки либо повышенным ее испарением.
Содержание
Распространенность синдрома сухого глаза на планете довольно широка и с каждым годом постоянно увеличивается. Способствую этому многие причины. В их числе постоянно усиливающаяся компьютеризация жизни, использование в помещениях кондиционированного воздуха, меняющаяся не в лучшую сторону экология, многообразие и нерациональное использование глазных препаратов для местного лечения, рост числа оперативных вмешательств на глазах. В развитых странах частота ксерофтальма составляет до 50 процентов от числа обратившихся за офтальмологической помощью, из них две трети — женщины после 50 лет.
Физиология глаза ↑
Нормально функционирующий слезный аппарат глаза выделяет увлажняющую жидкость определенного качественного состава и в количестве, достаточном для создания стабильной слезной пленки. По структуре последняя состоит из наружного липидного, среднего водного и внутреннего муцинового слоев. Каждый из слоев выполняет определенную функцию, и нарушение состава хотя бы одного из них приводит к сбою работы всей системы в целом.
Слои глаза
Липидный слой представляет собой секрет мейбомиевых желез хрящей век. Он обеспечивает плавные движения верхнего века при смыкании и размыкании глазной щели, препятствует теплоотдаче с поверхности глазного яблока и замедляет испарение водного слоя.
Водный слой продуцируется основными и добавочными слезными железами и состоит из воды, набора электролитов, аминокислот, ферментов, других биологически активных компонентов, питательных веществ. В его задачу входит снабжение роговицы питательными субстанциями, выведение продуктов ее жизнедеятельности, удаление инородных тел. В составе водного слоя также имеются компоненты иммунной системы, выполняющие защитную функцию. Водный слой регулярно обновляется, что обеспечивает постоянство его качественного состава.
Муциновый слой является секретом бокаловидных клеток эпителия конъюнктивы. Он мягко увлажняет эпителий роговицы, сглаживает ее поверхность.
При нормальном функционировании глаза через определенный промежуток времени слезная пленка разрывается, после чего рефлекторно происходит мигательное движение, и ее целостность вновь восстанавливается. При нарушениях постоянства слезной пленки происходят ее множественные разрывы, и как следствие, наступает сухость поверхности роговой оболочки и конъюнктивы. Слезная пленка в полной мере не выполняет свои функции, и это приводит к возникновению синдрома сухого глаза.
Причины ксерофтальма и факторы, способствующие его возникновению ↑
Как уже было сказано выше, в возникновении заболевания играют роль уменьшение продукции слезной пленки, нарушение ее состава, повышенное испарение с поверхности глаза или сочетание причин.
Блефарит
Снижение продукции мейбомиевых желез происходит из-за нарушения образования секрета либо патологии его выделения из выводных протоков. Эти проявления характерны для хронического блефарита. Слезопродукция может быть снижена ввиду врожденного недоразвития, дисфункции слезной железы воспалительного, нейрогенного генеза (дакриоадениты, повреждение веточек лицевого нерва), а также применения фармакологических препаратов (холинолитики, гипотензивные средства). Недостаток муцинового слоя проявляется нарушенной функцией бокаловидных клеток Бехера при дефиците витамина А, климактерических расстройствах. Сочетанные проявления нескольких факторов могут наблюдаться при системных заболеваниях соединительной ткани.
В патогенезе нарушений состава слезной пленки, в основном это касается ее водного слоя, принимают участие различные обменные процессы (патология внутренних органов, эндокринной системы, основной обмен), истощение организма, интоксикации, авитаминозы.
Повышенное испарение глазной пленки с поверхности орбиты может являться следствием патологии глаза и воздействия внешних факторов. К первой группе относятся лагофтальм (при парезе лицевого нерва), экзофтальм (при тиреотоксикозе, травмах, опухолях), редкие мигательные движения век при пониженной чувствительности роговицы. Из природных факторов наиболее важны сухой воздух, повышенная температура окружающей среды, запыленность. В связи с бурным развитием в настоящее время современных глазных технологий и расширения показаний к хирургическому лечению глаз, отдельно стоят артифициальные (искусственные) факторы — ношение контактных линз и операции.
Классификация синдрома сухого глаза и его клинические проявления ↑
В современной классификации ксерофтальм разделяют по этиологии, патогенезу, клиническим формам, тяжести течения.
Классификация с учетом этиологических факторов:
По патогенезу выделяют:
Степень тяжести может быть легкой, средней тяжести, тяжелой и особо тяжелой.
Клинические формы заболевания и их характеристика ↑
Ксерофтальмия
Клиническими формами ксерофтальма являются нитчатый кератит, сухой кератоконъюнктивит, рецидивирующая эрозия роговицы, ксеротическая язва роговицы, кератомаляция. Они, как правило, напрямую коррелируют с тяжестью патологического процесса. Субъективные симптомы выступают в виде нечеткости зрительных образов, фотофобии, дакриорее, ощущении засоренности, жжении в глазах, усиливающемся при местном применении лекарственных препаратов.
Для нитчатого кератита характерным является появление множественных образований в виде бахромы, одним своим концом прикрепленных к роговице. На месте оторвавшихся нитей образуются поверхностные эрозии, эпителизирующиеся самостоятельно. Конъюнктивальная реакция не выражена.
При сухом кератоконъюнктивите дополнительно наблюдается тусклость и шероховатость роговицы, ее поверхность усеяна множеством дефектов эпителия, возможен патологический рост сосудов. Выраженная гиперемия и отек конъюнктивы.
Рецидивирующая эрозия роговицы проявляется множественными поверхностными кратерообразными формами. Эрозии эпителизируются вяло, процесс приобретает затяжной рецидивирующий характер.
Под ксеротическая язвой роговицы понимают процесс образования глубоких дефектов роговой оболочки глаза, иногда на всю ее толщу, причем без увеличение ее площади. Язвы часто перфорируют.
При роговично-конъюнктивальном ксерозе и недостатке витамина А возможно развитие состояния, именуемого кератомаляцией. При этом происходит поэтапное размягчение, а затем разжижение всей роговицы или отдельных слоев, приводящие к ее перфорации и развитию эндофтальмита.
Диагностика синдрома сухого глаза ↑
Диагностика основывается на оценке жалоб, анамнеза, клинических проявлений в совокупности с данными объективного исследования.
Проба Ширмера
Кроме описанных основных признаков существуют еще некоторые косвенные симптомы, помогающие в диагностике синдрома сухого глаза. К ним относятся: уменьшение слезных менисков у краев век, конъюнктивальное отделяемое слизистого характера, синдром приклеенных век , нерезкая гиперемия конъюнктивы.
Из дополнительных методов применяются различные специфические пробы, позволяющие определить стабильность слезной пленки (проба Норна), наличие деэпителизированных участков, скорость слезопродукции (проба Ширмера) и прочности слезной пленки. Последняя исследуется путем тиаскопии. Помогает в постановке диагноза определение физико-химических свойств слезной жидкости (кристаллография и определение осмолярности), цитологическое исследование.
Лечение и профилактика синдрома сухого глаза ↑
Лечение синдрома сухого глаза должно быть полноценным: этиологическим (устранение причины заболевания), патогенетическим (разрыв механизма его развития), функциональным (восстановление нарушенных функций), симптоматическим (купирование возникших симптомов и изменений).
Из терапевтических методов наиболее широко используются инстилляции препаратов «искусственной слезы» различной степени вязкости в зависимости от тяжести патологии. Показано также введение противовоспалительных, десенсибилизирующих, метаболических лекарственных средств, мембраностабилизаторов. Проводят общетерапевтические мероприятия: лечение сопутствующих глазных болезней, общих заболеваний организма, связанных с описываемой патологией, дезинтоксикационную, метаболическую терапию, нормализацию иммунной системы.
При неудовлетворительных результатах проводимого лечения прибегают к хирургической коррекции. Эффективно закрытие слезоотводящих путей специальными силиконовыми обтураторами с целью ограничения оттока слезной жидкости. Возможны дерматопластика слезной точки, диатермо или лазерокоагуляция, ушивание хирургическим путем. Пациентам с лагофтальмом показана пластика медиального угла глаза. При значительно выраженном или прогрессирующем ксерозе роговицы операцией выбора является кератопластика.
Новыми прогрессивными технологиями являются операции по пересадке слюнных желез в полость конъюнктивы и подкожная имплантация искусственных дакриорезервуаров.
Предупредить развитие синдрома сухого глаза помогает своевременное лечение заболеваний органа зрения, исключение влияния на глаз неблагоприятных факторов, здоровый образ жизни.
Первая помощь
Справочник симптомов
Любовь и отношения
Здоровье женщины
Здоровье мужчины
Здоровье детей
Перелом шейки бедренной кости
Новости науки
Бесплатные консультации
Как правильно разгрузить организм
Чтобы спина не болела, нужно делать так
Новая лодыжка из 3D-принтера
Fred Perry - новая спортивная мода
Лечебное питание при сахарном диабете
Искусственные почки для диализа
Очищаем печень в домашних условиях
Спа-салон Лотос - только качественный массаж
Жжение, сухость, ощущение инородного тела, слабо или умеренно выраженное снижение остроты зрения, иногда избыточное слезотечение. Часто эти проявления стимулируются дымом, ветром, жарой, низкой влажностью или длительной зрительной нагрузкой (например, при работе за компьютером) и ухудшаются в течение дня. Процесс обычно двусторонний, хронический (хотя пациенты иногда обращаются по поводу недавнего появления симптомов в одном глазу). Дискомфорт часто значительно превышает клинические проявления.
ОБЪЕКТИВНЫЕ СИМПТОМЫ
Основные. (может присутствовать любой из них или оба).
• Ограниченный слезный мениск, видимый у края нижнего века. Нормальный мениск должен быть высотой как минимум 1 мм и иметь выпуклую форму.
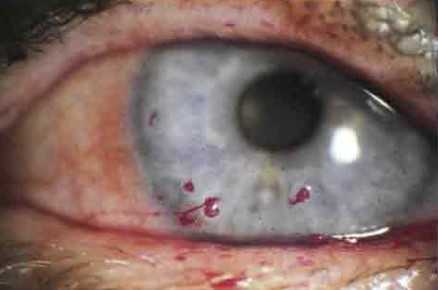
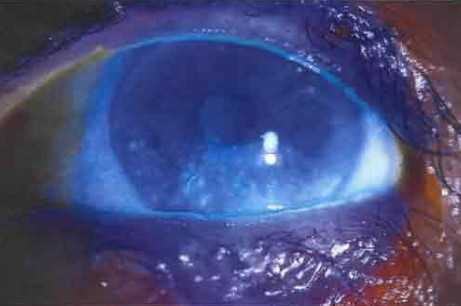
• Укороченное время разрыва слезной пленки (измеряемое от мигания до появления дефекта слезной пленки, при использовании окрашивания флуоресцеином): в норме должно быть >10 с
Другие. Точечное окрашивание роговицы флуоресцеином, бенгальским розовым или лиссаминовым зеленым, обычно в нижних
отделах или в проекции открытой глазной щели. В тяжелых случаях могут быть обнаружены избыток слизи или детрит в слезной пленке, а также нити на роговице.
ЭТИОЛОГИЯ
• Идиопатический. Часто обнаруживается У женщин в менопаузе и постменопаузе.
• Заболевания соединительной ткани. Синдром Шегрена, ревматоидный артрит, гранулематоз Вегенера, системная красная волчанка.
• Рубцевание конъюнктивы. Глазной рубцующийся пемфигонд, синдром Стивенса- Джонсона, трахома, химический ожог.
• Препараты. Оральные контрацептивы, антнгистаминные средства, В-блокаторы, фенотиазины, атропин.
• Инфильтрация слезных желез (например, саркоидоз. опухоль).
• Фиброз слезных желез после радиационного облучения.
• Дефицит витамина А. Обычно при алиментарных дистрофиях, нарушении всасывания в кишечнике или после операций по поводу ожирения.
• После лазерного кератомилеза in situ (LASEK). Вероятно, вторично по отношению к пересечению нервов роговицы и нарушению нормального рефлекторного слезоотделения.
ОБСЛЕДОВАНИЕ
1. Анамнез и внешним осмотр для выявления основной этиологической причины.
2. Обследование с помощью щелевой лампы с окрашиванием флуоресцеином для исследования слезного мениска и времени разрыва слезной пленки. Можно также использовать окраску бенгальским розовым или лиссаминовым зеленым для оценки роговицы и конъюнктивы.
3. Тест Ширмера. Методика: после устранения избыточной слезной жидкости полоску фильтровальной бумаги Ширмера помещают на уровне границы между средней и латеральной третями нижнего века обоих глаз на 5 мин.
- Без анестезии. Измеряется базальное и рефлекторное слезоотделение. В норме промокает как минимум 15 мм за 5 мин.
- С анестезией. Местный анестетик (например, пропаракаин) закапывают до осушения глаза и заведения за веко полоски фильтровальной бумаги. Измеряется только базальная слезопродукция. Патологическим является смачивание <5 мм за 5 мин. Мы предпочитаем менее раздражающий метод с анестезией.
Синдром «сухого глаза» легкой степени
Препараты искусственной слезы 4 раза
в день.
Умеренно выраженный синдром «сухого глаза»
1. Увеличьте частоту закапывания препаратов искусственной слезы до 1 раза каждые 1-2 часа; используйте разовые дозы препаратов искусственной слезы без консервантов.
2. Добавьте мазь или гель-лубрикант ежедневно перед сном.
3. Если эти меры оказываются неадекватными или невыполнимыми, решите вопрос об окклюзии слезных точек. Используйте коллагеновые окклюдеры (временные) или силиконовые либо акриловые окклюдеры (обратимого действия).
4. 005% раствор циклоспорина (например. Рестазис раза в день) эффективен для пациентов с хроническим синдромом «сухого глаза» и снижением слезопродукции вследствие воспаления глаз. Циклоспорин часто вызывает жжение при закапывании в течение первых нескольких недель, для наступления значительного клинического улучшения требуется 1-3 мес.
Тяжелый синдром «сухого глаза»
1. 0,05% раствор циклоспорина (например, Рестазис), как описано выше.
2. Окклюзия слезных точек, как описано выше (и нижней, и верхней слезных точек, если это необходимо), и препараты искусственной слезы без консервантов до 1 раза каждые 1-2 часа, если необходимо. Решите вопрос о перманентной окклюзии методом термальной каутеризации, если окклюдеры выпадают.
3. Добавьте мазь-лубрикант или гель- лубрикант 2-4 раза в день по мере необходимости.
4. Увлажняющая камера (пленка из пластика, приклеенная по краю глазницы) или защитные очки с лубрикантом на ночь.
5. Если имеются слизистые тяжи или нити, удалите их пинцетом и решите вопрос о применении 10% раствора ацетилцистеина (например, Мукомист) 4 раза в день.
6. Решите вопрос о перманентной латеральной тарзорафии, если все перечисленные выше меры не дают эффекта. Временная тарзорафия при помощи адгезивной ленты (позволяющая держать закрытой латеральную треть века), также может быть использована в ожидании хирургической тарзорафии.
1. Кроме лечения синдрома «сухого глаза» должно проводиться лечение сопутствующих заболеваний, если они имеются (например, блефарита, кератопатии из-за неполного смыкания век).
2. Всегда используйте препараты искусственной слезы без консерванта, если назначаете их более 4 раз в день, чтобы избежать токсического эффекта консервантов.
3. Если по анамнезу можно предположить патологию соединительной ткани (например, боли в суставах, сухость во рту), следует направить пациента к терапевту или ревматологу для дальнейшего обследования.
НАБЛЮДЕНИЕ
Осмотры через несколько дней или месяцев и зависимости от тяжести изменении и симптомов. Для любого пациента с тяжелым синдромом «сухого глаза», вызванным хроническим системным заболеванием (например, ревматоидным артритом, саркоидозом, глазным пемфигондом), могут потребоваться более частые осмотры. Пациентам со значительно выраженным синдромам «сухого глаза» следует рекомендовать отказаться от ношения контактных линз и операции LASIK. Однако однодневные контактные линзы могут успешно применяться, если подобраны так, что посадка не плотная и их ношение сочетается, при необходимости, с применением 0,05% раствора циклоспорина (например, Рестазиса) и окклюдерами.
У пациентов с синдромом Шегрена отмечается повышенная частота лимфомы и проблем со слизистыми оболочками, им может понадобиться наблюдение терапевта, ревматолога, стоматолога и гинеколога.
Источники:vseoglazah.ru, glazkakalmaz.ru, spravzdrav.ru, zrenue.com
Следующие статьи
loading...
Комментариев пока нет!
Интересное:
zrenie100.com
Тесты на определение синдрома сухого глаза
24 марта 2016При подборе мягких контактных линз грамотный врач-оптометрист не только проверит остроту вашего зрения и определит параметры будущих линз, но и проведет тесты, которые помогут понять, в норме ли ваши слезные железы.
При каждом моргании роговица глаза покрывается слезной пленкой, которая высыхает, образуя на глазу сухое пятно и вызывая непреодолимое желание моргать. Время разрыва слезной пленки и появления сухого пятна - важный показатель для оценки состояния здоровья глаза, а также при подборе контактных линз.
Вы можете и сами заметить у себя симптомы, которые могут означать гипофункцию (ослабление деятельности) слезной железы - жжение, светобоязнь, ощущение песка в глазах. Другим отклонением от нормы считается гиперфункция слезной железы - излишнее слезотечение, которое может возникнуть из-за воспаления. Сначала необходимо решить проблему, и только после этого начинать носить контактные линзы.
Итак, речь пойдет о тесте Ширмера и тесте на время разрыва слезной пленки (ВРСП).
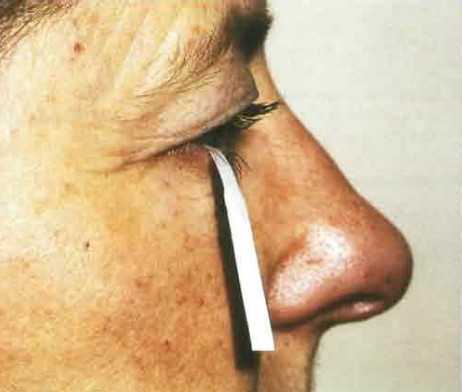
Первый проводится так: за нижнее веко пациента закладывается полоска-индикатор с разметкой в миллиметрах. Это не больно)) Конец полоски длиной 4 см остается снаружи. Затем необходимо подождать 5 минут с закрытыми глазами. Полоска пропитывается слезой. Показатели 10-15 мм считаются нормой. Если смачивание слезой оказалось менее 3 мм, то это свидетельствует о гипофункции слезной железы.
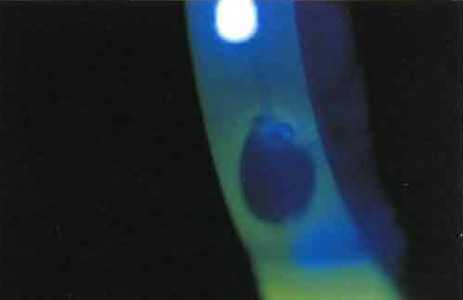
Тест на разрыв слезной пленки проходит следующим образом: в глаз закапывается флюоресцеин (и это тоже совсем не больно), и затем врач наблюдает за глазом в щелевую лампу с синим светофильтром. Пациент в это время не моргает, и благодаря флюоросцеину, смешанному со слезой, врач может увидеть процесс высыхания слезы и определить время разрыва слезной пленки. Нормой считается от 11 до 20 секунд. При ВРСП менее 5 секунд ношение контактных линз противопоказано.
Так же важно провести исследование слезного мениска. Врач изучает через микроскоп внутренний край нижнего века. Он должен быть ровный, без шелушения и покраснений.
Собрав все необходимые сведения, оптометрист делает расчет параметров мягкой контактной линзы. Нормальная выработка слезы очень важна для здоровья глаза, а для человека, который собирается носить контактные линзы - особенно. Зачастую эти тесты в оптиках просто не проводят, но мы советуем вам не пренебрегать этими этапами проверки состояния глаз.
svetodaroptika.ru