Восстановление зрения — самостоятельное восстановление зрения без операции. Глаза слезная пленка
Слезная пленка / С / Словарь терминов
 Слезная пленка — увлажняющий, защитный слой на поверхности роговицы. Эта тонкая, нестабильная структура периодически восстанавливается с целью поддержания непрерывного покрытия.
Слезная пленка — увлажняющий, защитный слой на поверхности роговицы. Эта тонкая, нестабильная структура периодически восстанавливается с целью поддержания непрерывного покрытия.
Новая, сформированная после очередного моргания, слезная пленка тонка, имеет толщину 6-10 мкм, осмолярность 300 мОсм/л при рН 7.0 - 7.3, удельной плотности 1.001-1.008.
Функции пленки
- Является передним преломляющим слоем, смежным с воздухом. Так как поверхность роговицы сама по себе не является постоянной (за счет слущивания эпителия), слезная пленка сглаживает неровности в ней и создает преломляющую поверхность с безупречной оптической характеристикой.
- Она нужна для поддержания адекватного метаболизма роговичного и конъюнктивального эпителия. Кислород, растворенный в СП, обеспечивает адекватное дыхание поверхностного эпителия глаза.
- Играет роль смазки при движении век.
- Содержит антибактериальные субстанции (лизоцим, лактоферрин, церулоплазмин, бета-лизин, секреторный иммуноглобулин А и др.), что обеспечивает значительную стойкость наружной поверхности глаза к повреждающему действию различных инфекционных агентов.
- Служит доступным путем для движения лейкоцитов в "ремонте" роговичных и конъюнктивальных поражений.
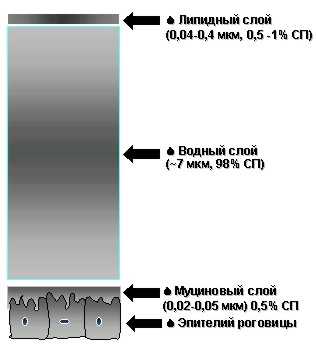 В сущности, слезная пленка представляет собой трехслойный мениск, состоящий из слоя липидов, водного слоя и слоя муцина.
В сущности, слезная пленка представляет собой трехслойный мениск, состоящий из слоя липидов, водного слоя и слоя муцина.
Наружный слой слезной пленки представлен, в основном, липидами, которые являются продуктами мейбомиевых желез век. Он состоит преимущественно из фосфолипидов, нейтрального жира и эфиров холестерина, которые растворяются при температуре тела человека и до некоторой степени варьируют в толщине, зависящей от ширины глазной щели.
Cредний водный слой - толщиной 7 мкм - занимает почти 90% толщины всей слезной пленки и формируется, в основном, за счет секреции добавочных слезных железок Генле, Манца, Краузе, Вальдеера, Уолфринга. Импульсы, вызывающие деятельность основной слезной железы, в большей мере связаны с эмоциональными (при плаче) или рефлекторными факторами, как ответ на раздражение рецепторов поверхности глаза и некоторых других областей (например, в носовой полости), иннервируемых 1 ветвью тройничного нерва. Водный слой имеет низкую вязкость и включает все водорастворимые компоненты слезы - неорганические соли, глюкозу, мочевину, протеины, гликопротеиды и др.
Внутренний слой слезной пленки (слой муцина) представлен кислыми мукополисахаридами, находящимися в гелевой и солевой формах. Источником поступления муцина являются бокаловидные клетки Бехера конъюнктивы.
При нарушении выработки слезной пленки возникает синдром сухого глаза, проявляющийся зрительной утомляемостью, ощущением «песка» под веками, повышенной чувствительностью к яркому свету и табачному дыму.
Лечение консервативное — назначение препаратов искусственной слезы, или хирургическое — обтурация слезных точек.
eyesfor.me
Муцин и слезная пленка глаза
Автор About-visionЧто такое слезная пленка глаза? Если говорить простым языком, слезная пленка глаза представляет собой вещество, липкое на дне, густое в середине и жирное сверху. Хотя это весьма поверхностное и своеобразное определение слезной пленки, но это повод что бы начать разговор о важнейшем компоненте, который входит в состав слезной пленки - муцине. Липидный слой (жировой) обеспечивают мейбомиевы железы, этот слой препятствует испарению основной части (водянистой) слезной пленки и липких муцинов (муциновый слой), которые удерживают слезную пленку на поверхности роговицы. Муцины являются чрезвычайно сложными гликопротеиновыми молекулами по форме и функции. Применяя новейшие методы биологического и химического анализа, ученые узнали об их роли в гомеостазе глаза и глазных заболеваниях.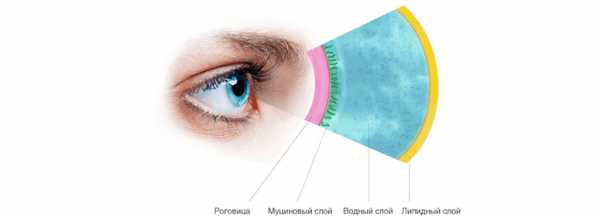
Строение и функции муцина
Муцины представляют собой гликопротеины, это белки, которые имеют несколько длинных цепочек углеводов, состоящих из повторяющихся молекул сахара. Существует около 20 основных типов муцинов присутствующие во всем теле, и из них, по крайней мере, семь или восемь были идентифицированы на поверхности глаза. Виды углеводных цепей и ветвящихся моделей в рамках каждого типа муцина также различаются, но большинство в диапазоне от двух до 20 сахарных групп на ветке. Несмотря на эту неоднородность, муцины можно разделить функционально на мембрана - связывающие и растворимые.
- Мембрана - связывающие муцины - формируют основу, на которой строится слезная пленка глаза, они включают в себя MUC1, MUC4 и MUC16.
- Растворимые муцины - продуцируются двумя типами клеток, а именно бокаловидными клетками конъюнктивы, которые в основном производят MUC5AC и слезными ацинарными клетками, которые в первую очередь производить MUC7. Некоторые из них, в частности MUC5AC взаимодействуют с мембрана - связующими муцинами и формируют муциновый слой, другие муцины остаются в водянистом слое, выполняя функцию смазки.
Стабильное соединение, образованное между мембрана - связующими и растворимыми муцинами создает гибкий, защитный слой, покрывающий поверхность глаза. Этот слой образует физический барьер для инородных объектов, например, бактерий на клеточном уровне.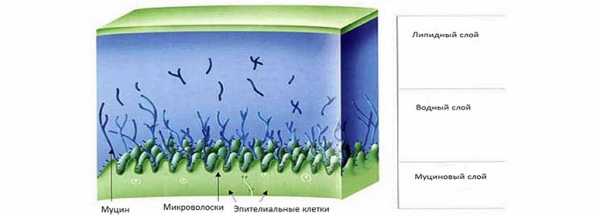
Высокое содержание сахара в этой клеточной структуре обеспечивает второе свойство - это гидрофильность, что позволяет поддерживать высокое содержание воды. Это позволяет передать питательные вещества, соли и газы в частности кислород. Это особенно важно для роговицы (бессосудистой оболочки), которая использует смежные жидкости, такие как слезная пленка глаза и водянистое влага, для питания.
Кроме этого некоторые данные свидетельствуют о том, что муцин является частью нескольких внутриклеточных сигнальных путей:
- Он сообщает о повреждении тканей, вызывая сигнальный каскада, который может привести к пролиферации (размножение) эпителиальных клеток.- Он может также служить в качестве датчиков слезоточивости при изменении в слезной осмолярности.
Также муцины принимают участие в диагностике, позволяя определить состояние поверхности глаза человека:
- Белые и липкие муцины сопровождаются бактериальной инфекцией.- Сильноволокнистые муцины часто встречаются при сухости глаз.- Плотный и эластичный муцин наблюдается при весеннем кератоконъюнктивите.
Муцин как основа лечения
Как говорилось ранее, муцины сложные молекулы, состоящие из нескольких цепочек углевода. Эта сложность затрудняет коммерческое производство синтетических муцинов. Но недавние открытия ученых позволяют предположить, источником муцина в будущем могут стать Гигантские Номура Медузы, размер которых может достигать 12 метров.
(Visited 1 067 times, 3 visits today)
about-vision.ru
Синдром сухого глаза: Причины, Симптомы, Лечение
Оказывается, образное выражение «все глаза выплакала, слез не осталось» вовсе не метафора, а вполне реальное болезненное состояние, которое способно доставить массу неприятных ощущений.
Раньше диагноз синдром «сухого глаза» звучал только в отношении болезни Сьегрена – крайне тяжелого системного заболевания, при котором выключается функция (частично или полностью) слюнных и слезных желез. По последним данным медицинской статистике этим недугом страдают от 60-90% людей.
На медицинском языке «синдром сухого глаза» звучит, как роговично-конъюктивальный ксероз. Чтобы понять, как развивается ксероз глаз и потом его лечить необходимо немного углубиться в анатомию:
Слезные железы располагаются под внешними углами верхних век. Когда глаза открыты, слеза распределяется по всей поверхности роговицы и конъюнктивы, формируя слезную пленку. Она увлажняет роговицу и конъюнктиву, обеспечивая их обменные процессы, и служит преломляющей оптической средой глаза. Даже самые небольшие нарушения «слезопроизводства» могут существенно снизить остроту зрения. Вы наверняка не знаете, что слезная пленка в оптической системе имеет самую высокую силу рефракции – 60 диоптрий! Поэтому трудно даже представить, какой должна быть линза в очках, чтобы она соответствовала этой степени рефракции, а толщина слезной пленки всего лишь до 12 микрон.
Слезная пленка состоит из 3 слоев:
- Липидный (наружный слой) – препятствует испарению слезной пленки c поверхности глазного яблока. Если на поверхности роговицы появляются неувлажненные места, то сразу срабатывает мигательный рефлекс. Мигательные движения век смывают с поверхности глазного яблока отмершие клетки и пылевые частицы, которые затем перемещаются в нижний слезный валик. Так образуется слезный ручей, который затем впадает в слезное озеро. Из слезного озера жидкость попадает в слезные канальцы и в слезный мешок, а затем по носослезному каналу в нижний носовой ход. Вот почему, когда мы плачем, у нас течет и из носа.
- Водянистый (средний слой). Представлен секретом слезных желез. Он доставляет к роговице и конюъюктиве кислород и питательные вещества: удаляет углекислый газ и продукты обмена веществ (метаболиты)
- Муциновый (внутренний слой). Это самый тонкий слой. Благодаря ему водянистый и липидный слой прекрасно держатся на поверхности глаза.
Причины синдрома сухого глаза:
Причины роговично-конъюктивального ксероза могут быть, как внутренние, так и внешние.
- Травматическое повреждение глаза
- Воспаление конъюнктивы (конюъктивит), что приводит к несостоятельности слезных желез и бокаловидных клеток Бехера, которые находятся в толще века. Снижение продуктивности клеток Бехера может наблюдаться у женщин в климактерическом периоде, что приводит к синдрому «сухости глаза»
- Нарушение иннервации слезной железы (рассеянный склероз, паралич лицевого нерва)
- Табачный дым
- Загрязнение воздуха
- Длительное ношение контактных линз
- Электромагнитное излучение (телевизор, монитор и т.д.)
- Плохое качество косметики
- Воздействие солярия и прямых солнечных лучей
- Бассейны, в которых для обеззараживания воды применяется хлор
- Пластические операции
- Кондиционерный воздух
- Лекарственные препараты (препараты для снижения артериального давления, против мигрени, пероральные контрацептивы, антидепрессанты, кортикостероиды)
Симптомы синдрома «сухого глаза»:
- Появление стойкого ощущения инородного тела в глазу
- Чувство жжения и резь в глазах
- Ощущение сухости глаза
- Болезненная реакция на глазные капли
- Ухудшение зрения к вечеру
- Непереносимость ветра, солнца, табачного дыма
Очень важно выявить точную причину заболевания, чтобы полностью наступило выздоровление. Если вы обнаружили какой-то из вышеперечисленных симптомов, который наблюдается уже продолжительное время, то не стоит терпеть зрительный дискомфорт, а необходимо обратиться к врачу-офтальмологу. Иногда синдром сухого глаза может оказаться следствием других серьезных заболеваний (сахарный диабет, злокачественные новообразования и кожные болезни).
Лечение синдрома сухого глаза:
В кругах врачей-офтальмологов в лечении, главным образом, применяются слезозаменители (лакрисифи, лакрисин, гемодез, натуральная слеза). Очень хорошо помогает лекарственный препарат, произведенный в Германии — Видисик (выпускается в форме геля). Основа препарата – полиакриловая кислота, которая в результате мигательных движений глаза превращается из гелеобразного состояние в жидкое. Таким образом, препарат способен долгое время находиться на поверхности конъюнктивы и роговицы, восстанавливать слезную пленку и устранять неприятные симптомы болезни. Глазной гель Видисик идеально заменяет слезную жидкость и широко используется при лечении синдрома «сухого глаза».
Видео по теме
♦ Рубрика: Медицина. ♥ Метки: болезнь* Нажимая на кнопку "Отправить" я соглашаюсь с
zdorovieiuspex.ru
Синдром сухого глаза › Болезни › ДокторПитер.ру
Синдром сухого глаза – заболевание, возникающее в результате снижения качества или количества слезной жидкости. Этот диагноз ставится примерно 45 % посетителей офтальмологов.
Признаки
Первые симптомы синдрома сухого глаза – ощущение песка в глазах и слезотечение. Позже появляется ощущение сухости глаза. При дальнейшем развитии заболевания пациент чувствует жжение и резь в глазах, начинается светобоязнь, к вечеру зрение заметно ухудшается, ощущается дискомфорт в глазах, они краснеют. Человеку становится сложно работать на компьютере или смотреть телевизор. Особенно эти симптомы усиливаются при воздействии кондиционеров, тепловентиляторов, ветра или дыма. Отделяемое из глаза становится вязким и вытягивается нитями, вызывая дискомфорт.
Описание
Жидкость, увлажняющая роговицу, имеет сложный состав. Она поступает из мейбомиевых желез, желез Цейсса, Молля и Манца, Краузе и Вольфринга, из большой и малой слезных желез. И каждая из этих желез вырабатывает определенный секрет. Главная слезная железа выделяет секрет при различных эмоциональных состояниях, боли или механической травме роговицы. Она отвечает за рефлекторное слезоотделение. В сутки, если не плакать, этими железами в норме выделяется около 2 мл жидкости. А если плакать – то до 30 мл.
В конъюнктивальной полости (щелевидное пространство между веками и глазным яблоком) постоянно находится около 7 микролитров слезной жидкости, которая тонкой пленкой распределяется по передней поверхности глаза. Эта слезная пленка имеет толщину 6-12 микрометров. Она состоит из трех слоев:
- муцинового (слизистого), который распределяется по поверхности эпителия и удерживает влагу водянистого слоя, предотвращая ее стекание;
- водянистого, состоящего из раствора солей и органических веществ;
- липидного, предотвращающего избыточное испарение жидкости и препятствующего теплоотдаче с поверхности эпителия и роговицы.
В нормальном состоянии водянистый слой слезной пленки формируется железами Краузе и Вольфринга. Они выделяют небольшое количество слизи. Также слизь вырабатывают железы Манца. Липиды выделяют мейбомиевы железы, а также железы Цейсса и Молля.
Слезная пленка выполняет защитную, метаболическую и оптическую функции.
В реализации защитной функции важную роль играют все три слоя:
- Липидный слой препятствует проникновению в глаз аэрозолей, препятствует избыточному испарению, а также защищает от перегревания и переохлаждения.
- Водянистый слой смывает с поверхности глаза инородные частицы, восстанавливает рН в случае его нарушения, обладает бактерицидным и противовирусным действием.
- Слизь обволакивает инородные тела, тем самым уменьшая вероятность повреждения глаза.
Метаболическая функция заключается в транспорте питательных веществ к клеткам эпителия роговицы, его увлажнении и удалении отмерших клеток. Все это происходит за счет электролитов и органических веществ водянистого слоя.
Оптическая функция заключается в сглаживании неровностей наружной поверхности роговицы, обеспечивая ей блеск и зеркальные свойства. В этом принимают участие все слои слезной пленки.
При каждом движении века глаз смачивается слезной пленкой.
Синдром сухого глаза развивается при нарушении стабильности слезной пленки. Причем связано это может быть как с сокращением продукции ее составляющих, так и с непосредственным нарушением ее целостности экзогенными факторами (пыль, выхлопные газы, сухой воздух, табачный дым) или ее истончении при сильном испарении.
Причин развития синдрома сухого глаза много. Это:
В результате воздействия этих причин в слезной пленке появляются разрывы. Причем разрывов так много, что моргание не может восстановить целостность слезной пленки. В местах разрывов формируются сухие участки.
По течению синдром сухого глаза может быть легким, средней тяжести, тяжелым и особо тяжелым.
У молодых людей синдром сухого глаза чаще всего развивается вследствие длительной работы за компьютером (мониторный синдром), ношения контактных линз, а также после травм и операций на глазах. Также причиной синдрома сухого глаза может быть и диета с очень низким содержанием жиров. Именно за счет молодежи в настоящее время так возросло количество обращений к врачу с этим заболеванием.
У людей старше 50 лет в развитии синдрома сухого глаза чаще всего виноват возраст. Дело в том, что к старости в организме жиров вырабатывается на 60 % меньше, чем в юности. Синдром сухого глаза может развиваться как следствие глаукомы из-за длительного применения глазных капель, содержащих в-адреноблокаторы, синдромов Шегрена и Стивена-Джонсона.
Диагностика
Диагноз «синдром сухого глаза» врач ставит на основании жалоб пациента, биомикроскопии роговицы, конъюнктивы и свободных краев век, выявления изменений участков конъюнктивы и роговицы при помощи специальных капель. Также измеряется скорость образования слезы, скорость ее испарения и качество слезной пленки.
Наиболее характерная картина при синдроме сухого глаза – это отсутствие слезных менисков (утолщение слезной пленки по заднему краю нижнего века). На их месте обычно находится отечная потускневшая конъюнктива. Также в слезной пленке при осмотре можно обнаружить посторонние включения – эпителиальные нити, пузырьки воздуха, сгустки слизи.
Лечение
Главная задача при лечении синдрома сухого глаза – восстановление достаточной влажности конъюнктивальной полости и роговицы глаза. Чаще всего это достигается закапыванием препаратов искусственной слезы. Она образует на поверхности глаза стабильную пленку. Использовать ее нужно от 3 до 8 раз в день в зависимости от тяжести заболевания.
Хирургическое вмешательство при синдроме сухого глаза применяется редко и только у пациентов с выраженным снижением продукции слез или с тяжелыми изменениями роговицы. Если у пациента есть отверстие в слезном канале, его затыкают специальной силиконовой пробкой. Это помогает избежать потери слезной жидкости.
Профилактика
Если вы проводите за компьютером больше 4 часов в день, позаботьтесь о профилактике синдрома сухого глаза. Для этого пейте больше жидкости, раз в час оторвитесь на 10 минут от монитора, следите за расстоянием до монитора, он должен находиться на расстоянии вытянутой руки от лица, при этом его центр должен быть на 10 см ниже зорной линии (прямая, соединяющая фиксированную взглядом точку с центром вращения глазного яблока). Моргайте чаще, при концентрации внимания частота морганий уменьшается, а это приводит к сухости глаза.
Летом носите шляпу с полями или кепку с козырьком. И не забывайте про солнцезащитные очки. На солнце влага испаряется очень быстро.
Если вы находитесь в жарком сухом климате, чаще мойте глаза водой.
Вреден для глаз и сильный мороз. На холоде старайтесь чаще моргать, обновляя защитную пленку.
Смог, выхлопные газы, сигаретный дым – все это раздражает глаза. Старайтесь меньше находиться в таких условиях. А если это невозможно, пользуйтесь защитными каплями.
Питайтесь правильно. Избыток жиров в пище – это, конечно, плохо, но совсем без них тоже нельзя.
Пользуйтесь качественной косметикой. Следите за ее сроками годности. Тщательно удаляйте макияж на ночь, пользуйтесь для этого специальными средствами. Желательно, чтобы эти средства не содержали спирта, он сушит глаза.
Не забывайте несколько раз в день делать гимнастику для глаз:
- Закройте глаза и расслабьтесь.
- Вращайте глазами сначала по часовой стрелке, затем против. Сделайте по 10 кругов в каждую сторону.
- Подвигайте глазами вправо-влево, вверх-вниз.
- Моргайте, с силой сжимая веки. Сделайте упражнение 8-10 раз.
- Теперь поморгайте легко и быстро. 100 раз.
- Подойдите к окну, выберите точку на стекле, или, если вы на работе и позволяет организация рабочего места, то - на верхнем крае монитора. Сконцентрируйте на ней взгляд. Теперь переведите взгляд на что-нибудь за окном, находящееся примерно на том же уровне, что и выбранная ранее точка, или на стену за монитором. Сконцентрируйте взгляд на выбранном предмете. Теперь сконцентрируйте взгляд на первой точке. Повторите упражнение несколько раз.
© Доктор Питер
doctorpiter.ru
Центр глазной диагностики и коррекции зрения (глазная клиника)
| Жидкость, которая выделяется в конъюнктивальную полость и постоянно увлажняет глаза – называютслезной жидкостью. Она играет важную роль в процессе зрения. От ее состава, объема и «чистоты» зависит не только четкость зрения, но и комфортность самого процесса видения. Слезная жидкость имеет довольно сложный состав и выполняет ряд важных функций: преломляющая способность, препятствует прямому контакту переднего отдела глазного яблока с окружающей средой, смывает «природную пыль» и мелкие инородные тела, предохраняет эпителий конъюнктивы и роговицы от высыхания, мягко удаляет их омертвевшие клетки, облегчает процесс скольжения век. Является главным поставщиком питательных элементов для эпителия роговицы. Слезная жидкость также служит барьером для многочисленных аэрозольных инфекций, т.к. содержит биологически активные вещества и ферменты (Лизоцим). В конъюнктивальной полости здорового человека постоянно содержится около 0,5 - 1 мл слезной жидкости. При плачеобъем может увеличиваться до 10 мл. | Структура слезной пленкив норме Структура слезной пленкипри «синдроме сухого глаза»
|
При открытых глазах слезная жидкость равномерно распределяется по поверхности глаза в два слоя (липидный и водянистый) и образует слезную пленку, которая, как и роговица и хрусталик, обладает свойством преломления света.
Слезная пленка – структура весьма тонкая и под влиянием внешней среды достаточно быстро разрушается. Появляющиеся на ее поверхности «микротрещины» оголяют эпителий роговицы и он начинает подсыхать. Это является пусковым стимулом для процесса мигания, за счет которого обновляется ее целостность.
Чем быстрее слезная пленка разрушается, тем чаще моргает человек.
Существует целый ряд причин, активно разрушающих целостность слезной пленки:
- инфекционно – воспалительные заболевания носоглотки и самих глаз,
- возрастные нарушения слезной секреции,
- климакс,
- системные заболевания (аллергия, гипертония, сахарный диабет, ревматоидный артрит, заболевания щитовидной железы, нервной системы),
- системное применение отдельных видов лекарственных средств (гормональных контрацептивов, снотворных, β – блокаторов),
- несоблюдение гигиенических требований условий труда: задымленные рабочие помещения, усиленное кондиционирование офисов,
- многочасовое нахождение перед мониторами и телевизором,
- факторы внешней среды: ветер, сухой климат, городской смог и т.д.,
- ношение контактных линз.
Хроническое разрушение слезной пленки приводит к развитию синдрома «Сухого глаза».
Если по какой-либо причине целостность слезной пленки длительное время не восстанавливается, ее функциональная активность снижается и появляются клинические признаки синдрома «Сухого глаза». В начале заболевание может проявляется кратковременным зрительным дискомфортом в сочетании с покраснением глаз или кратковременным слезотечением. При усугублении процесса жалобы пациентов становятся более конкретными – это плохая переносимость ветра, дыма, кондиционированного воздуха; ощущение «инородного тела» в глазах, ощущение жжения и рези в глазах; длительное слезотечение «без повода»; заметная светобоязнь; кратковременные или длительные потери четкости зрения; постоянное покраснения глаз. У тех, кто пользуется контактными линзами – невозможность их длительного ношения. Синдром «Сухого глаза» может развиваться у людей различного возраста и различных профессий. По данным последних исследований, каждый пятый пациент, обращающийся к офтальмологу, в той или иной степени страдает от проявлений синдрома «Сухого глаза». Более того, число молодых пациентов, страдающих от этого заболевания, увеличивается из года в год!Проблема ранней диагностики и лечения синдрома «сухого глаза» остается актуальной и сегодня. Большинство пациентов, как правило, начинают лечение самостоятельно и, добившись временного улучшения, прекращают дальнейшее самолечение до следующего «обострения». Позднее, когда «родные» капли уже не помогают, пациенты обращаются к врачу, который сталкивается с «запущенными» формами синдрома, а это требует длительного лечения.Синдром «Сухого глаза» - заболевание, которое без адекватного лечения может привести к развитию хронических кератоконъюнктивитов, помутнению роговицы и даже к слепоте.
www.cgd-tlt.ru
Синдром сухого глаза – отчего развивается дефицит слёз – Офтолог.ру
Синдром сухого глаза – это группа заболеваний, в ходе которых нарушается процесс правильного увлажнения поверхности глаза слезной жидкостью. Это может быть связано как отклонениями в составе слезной жидкости, так и её чрезмерным испарением. Результатом этих нарушений является высыхание роговицы и конъюнктивы.
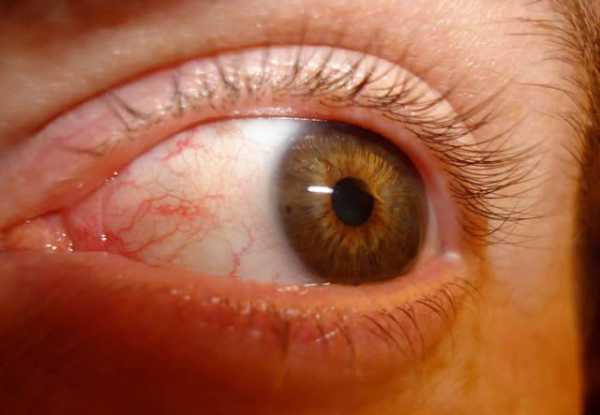
Источник фото: retropc / CC BY-NC-SA
Синдром сухого глаза часто отмечается у женщин в период менопаузы, он же сопровождает аутоиммунологические заболевания (например, воспаление суставов, колагеноз, склеродермия, синдром Шегрена), дерматологические (например, пемфигоид) и неврологические болезни (например, болезнь Паркинсона).
Может возникать после лазерных процедур рефракционной коррекции роговицы (так называемая, лазерная коррекция дефектов зрения), в случае применения различных лекарственных препаратов (например, антигистаминные, антиаритмические, против мигрени, антидепрессанты, снижающие кровяное давление, контрацептивы), а также у курильщиков табака.
Синдром сухого глаза – очень распространенное заболевание глаз. Эпидемиологические исследования обнаруживают его у 11-17% взрослых людей.
Как себя проявляет синдром сухого глаза
Наиболее характерными симптомами синдрома сухого глаза являются жжение в глазах, иногда чувство сухости. Отсутствие чувства сухости глаз не исключает диагноз, так как производство слез может быть правильным (или даже увеличенным), но они не могут увлажнить поверхность глаза, например, из-за их неправильного состава. Симптомами синдрома сухого глаза являются также выделение сыворотки в конъюнктивальном мешке, умеренная гиперемия.
Часто у больных отмечается точечные углубления эпителия в нижней части роговицы или в пределах глазной щели. Изменения происходят в обоих глазах и имеют очень продолжительный характер. Симптомы болезни усиливаются зимой (из-за влияния центрального отопления или холодного воздуха), в сухом, жарком климате и в помещениях с кондиционером или сильно проветриваемых (из-за чрезмерного испарения), а также во время работы на компьютере (из-за редкого моргания и недостаточного распространения слезной жидкости по поверхности глаза).
Пациенты с синдромом сухого глаза, как правило, плохо переносят контактные линзы. Иногда изменения в глазах сопровождаются сухостью во рту.
Что делать в случае появления симптомов
В случае подозрений на синдром сухого глаза необходимо обратиться к врачу офтальмологу для проведения исследований, диагностики и начала лечения. В период ожидания приема к офтальмологу можно приобрести в аптеке и начать применять препараты искусственных слез (желательно без консервантов). Они доступны без рецепта и практически не имеют побочных эффектов.
Как врач ставит диагноз синдрома сухого глаза
Врач распознает синдром сухого глаза на основании появления типичных симптомов заболевания в анамнезе (например, жжение в глазах) и следующих исследований:
- Время восстановления слезной пленки – оценка скорости высыхания глаз, вызванного прерыванием тонкого слоя слезного слоя. Исследование проводится после введения в глаз капли флуоресцирующего красителя.
- Тест Ширмера – оценка секреции слез, заключающаяся в размещении края папиросной бумаги в конъюнктивальном мешке и оценке степени его увлажнения через 5 минут. Тест, однако, имеет низкую степень точности, так как с его помощью можно оценить только наличие одного из компонентов слезной жидкости – водного слоя, а не степень увлажнения поверхности глаза. Потому результат у части пациентов с синдромом сухого глаза может быть правильным.
- Наличие точечных дефектов эпителия в нижней части роговицы или в пределах глазной щели – определяется после нанесения на специального красителя (флуоресцеина, зеленого лизамина).
- Поиск складок конъюнктивы, параллельных краев век (англ. lid parallel conjunctival folds – LIPCOF). Эти складки возникают у пациентов с синдромом сухого глаза.
Каковы способы лечения синдрома сухого глаза
Есть несколько простых способов, которые могут помочь больному в уменьшении симптомов, связанных с синдромом сухого глаза.
- Избегайте ситуаций, которые увеличивают испарение слезной жидкости (например, курение табака, дым, сильный ветер, холодный воздух, сухой воздух, кондиционеры, открытые окна).
- Размещайте монитор компьютера на 10-20 градусов ниже уровня глаз, чтобы уменьшить размер глазной и уменьшить испарение слёзной жидкости.
- Ношение очков с широкими переплетами, которые окружают лицо и уменьшают воздействие ветра.
Лечение синдрома сухого глаза – только симптоматическое, т.е. не лечат причин заболевания, а только применяют различные препараты, заменяющие слезы (так называемые искусственные слезы или заменители слез).
Нужно, однако, иметь в виду, что эти препараты не восстанавливают правильного производства слез. На рынке существует множество препаратов и каждом случае его необходимо подбирать индивидуально.
Они имеют свои ограничения, поэтому необходимо помнить следующие правила их применения:
- Большинство препаратов искусственных слез защищают поверхность глазного яблока только через 10-20 минут после применения, и поэтому необходимо частое применение препарата. Некоторые новые препараты имеют более длительный срок действия.
- Следует начать использование лекарства, до возникновения ситуации, с которой обычно связанно нарастание симптомов (выход из дома, просмотр телевизора, пребывание в помещениях с кондиционерами и т.д.).
- Из-за существующего при этой болезни раздражения глаз, рекомендуется использование препаратов, не содержащих консервантов.
- Больным, у которых симптомы усиливаются перед отходом ко сну, рекомендуется применение препаратов в виде геля, так как он защищает поверхность глазного яблока в течение длительного времени. Основным недостатком геля является то, что он временно ухудшает остроту зрения, так как толстым слоем покрывает роговицу. Это может ограничивать его применение в течение дня.
В некоторых случаях используются также лекарства, снижающие воспаление: кортикостероиды в каплях или циклоспорин А. Лечение должно быть проведено под строгим контролем врача-офтальмолога из-за возможности возникновения различных побочных эффектов.
При наиболее развитых формах синдрома сухого глаза выполняется закрытие слезной точки: временное (через создание специальных пробок) или постоянное (при помощи термической или лазерной коагуляции). Она направлена на замедление оттока слез и увеличение их количества на поверхности глаза.
Возможно ли полное излечение синдрома сухого глаза
В настоящее время не существует эффективных методов лечения синдрома сухого глаза, потому симптомы заболевания, как правило, сохраняются до конца жизни больного (за исключением, например, вторичного синдрома сухого глаза, вызванного применением лекарств, симптомы которого могут исчезнуть отменить после отмены последних).
Также следует отметить, что не существует эффективных методов профилактики синдрома сухого глаза.
oftolog.ru
Восстановление зрения — самостоятельное восстановление зрения без операции
Поскольку мягкие контактные линзы непосредственно взаимодействуют со слезной пленкой и для их комфортного ношения требуется достаточное количество слезы, необходимо провести количественную и качественную оценку слезной пленки, что поможет предупредить возможные проблемы.
— Обычно толщина пленки составляет 7 мкм
— Средний объем слезной жидкости глаза — 6 мкл
— Время полного испарения слезной пленки 10-20 с
— Время мигания в норме — каждые 5-10 с
Для исследования слезной пленки существует специальный прибор -тиаскоп, при помощи которого можно обнаружить самые начальные изменения ее структуры. Однако в каждодневной практике в этом нет необходимости, поэтому мы остановимся на самых простых методах, позволяющих отличить норму от патологии.Количественную оценку слезной жидкости можно провести с помощью следующих методов:
— исследование слезного мениска
— проба Ширмера
Качественная оценка проводится методами:
— исследование слезного мениска
— исследование времени разрыва слезной пленки
4.1. Структура слезной пленки
Слой воды и растворенных в ней питательных веществ на роговице называется слезной пленкой. Эта пленка постоянно вырабатывается и удаляется с поверхности глаза. Слезная пленка состоит из:
— липидного слоя
— водного слоя
— муцинового слоя
• липидный слой
функции:
— обеспечивает скольжение конъюнктивы верхнего века по поверхности глаза
— защищает роговицу от высыхания
• водный слой
функции:
— обеспечивает роговицу кислородом и питательными веществами
— иммунная защита (лизоцим)
— вымывает из глаза инородные тела
• муциновый слой
функции:
— связывает слезную пленку с роговицей
— делает поверхность роговицы ровной и гладкой, обеспечивая тем самым высокое качество зрения
4.2. Исследование слезного мениска
Слезный мениск — это утолщение слезной пленки по заднему краю нижнего века. Для оценки его состояния используется техника биомикроскопии, если возможно, с «сеткой», при большом увеличении (х25) и избегая яркого освещения, чтобы не мешал слезный рефлекс.
Методика:
— сравнивают оба глаза
— исследуют до каких-либо инстилляций и манипуляций
Исследование слезного мениска помогает оценить объем слезы:
— в норме: ширина мениска 0,3 -0,4 мм
— недостаточный объем слезы — мениск 1,0 мм
и качество слезы:
— в норме: граница мениска ровная, форма выпуклая
— при патологии: неправильная форма и фестончатый край
4.3. Исследование времени разрыва слезной пленки неинвазнвными методами
Исследование проводится без использования каких-либо красителей, что позволяет исключить раздражающее и вызывающее слезотечение действие медикаментов.
Обследование проводят на специальном приборе — ксероскопе, но если его нет, можно использовать обычный кератометр и, в этом случае, показателем служит время, при котором картинка меток, спроецированных на роговицу, начинает расплываться.
Метод позволяет оценить стабильность слезной пленки, а именно функцию муцинового слоя.
Результаты:
— норма > 30 с
— пограничные состояния: от 10 до 30 с
— патология
4.4. Исследование времени разрыва слезной пленки с помощью флюоресцеина
Данный метод позволяет оценить стабильность слезной пленки при помощи флюоресцеина.
После инстилляции флюоресцеина, используя синий кобальтовый фильтр биомикроскопа, определяем время, когда на поверхности роговицы происходит разрушение слезной пленки, что визуально определяется как появление темных пятен на ровном фоне.
Результаты:
— норма от 10 до 45 с
— патология
4.5. Проба Ширмера
Позволяет измерить объем «водной» фракции слезной пленки и характеризует способность слезной железы продуцировать влагу.
— Schirmer # 1 (без анестетика) определяет основную секрецию
— Schirmer # 2 (с анестетиком и стимуляцией слизистой оболочки носа)
используется для дифференциальной диагностики
Методика:
Две полоски фильтровальной бумаги помещают за нижнее веко и через 5 минут оценивают результат исследования.
Результаты:
Норма: 1 см и более
—
Статья из книги: Мягкие контактные линзы | компания Bausch & Lomb
Метки: пленки, слезной
Ответить
Please do not load this page directly. Thanks!laski-glazkam.ru